Neuerungen in Diagnostik, lokalen und zielgerichteten Triplet-Therapien
Bericht:
Dr. Torsten U. Banisch
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Im Dezember 2025 fand das 11. Michael J. Marberger Meeting an der Universitätsklinik für Urologie der Medizinischen Universität Wien statt. Im Fokus standen die neuesten Entwicklungen in der Diagnostik des Prostatakarzinoms, darüber hinaus neue Ansätze in der Lokaltherapie und das Aufkommen von zielgerichteten Triplet-Therapien, die bereits individualisierte Behandlungsansätze ermöglichen.
Genügt die biparametrische MRT für die Prostatakrebs-Diagnose?
Die Magnetresonanztomografie (MRT )ist von zentraler Bedeutung für die gesicherte Diagnose des Prostatakarzinoms (PC). „Durch den Einsatz des MRT werden nicht nur die Anzahl der benötigten Biopsien reduziert, sondern klinisch relevante PC werden verlässlicher detektiert und Überdiagnosen vermieden“, erklärte Prof. Dr. Ganesh Subramanyam Palapattu von der University of Michigan Medical School in den USA.1
Dies macht die multiparametrische Magnetresonanztomografie (mpMRT) zum derzeitigen Standardverfahren zur Diagnose von klinisch signifikantem Prostatakrebs. Das mpMRT kombiniert dabei die anatomischen Informationen aus T1- und T2-gewichteten Sequenzen mit funktionellen Informationen aus diffusionsgewichteten Sequenzen (DWI) und dynamischen Kontrastmittelsequenzen (DCE). Jedoch ist die Anwendung des mpMRT oft durch eine eingeschränkte Verfügbarkeit und ökonomische Faktoren limitiert. Das biparametrische MRT (bpMRT) hingegen umfasst keine dynamische kontrastmittelverstärkte Bildgebung und bietet mit kürzeren Scanzeiten (15–25min gegenüber 30–45 min), geringeren Kosten und weniger Risiken im Zusammenhang mit Kontrastmitteln einige Vorteile.2
Jedoch gab es bisher keine Studien mit ausreichender Aussagekraft, die beide Methoden in puncto Krebserkennung miteinander verglichen.3
PRIME-Studie: bpMRT ist dem mpMRT diagnostisch nicht unterlegen
Die PRIME-Studie sollte evaluieren, ob das bpMRT dem mpMRT bei der Erkennung von klinisch signifikantem Prostatakrebs nicht unterlegen ist. An der prospektiven, multizentrischen Studie nahmen 555 Patienten teil, die einen klinischen Verdacht auf ein PC aufgrund erhöhter PSA-Werte oder abnormaler Befunde bei der digitalen rektalen Untersuchung hatten und die zuvor noch nicht biopsiert wurden. Die Patienten erhielten sowohl ein bpMRT als auch ein mpMRT, die vom selben Radiologen ausgewertet wurden. Der primäre Studienendpunkt war der Anteil der Männer, bei denen ein klinisch signifikanter Prostatakrebs (Gleason-Grad-Gruppe 2 oder höher) diagnostiziert wurde. Dieser lag bei 29,2% der Männer mit bpMRT und bei 29,6% derjenigen mit mpMRT. Bei 9,2% der Männer wurde mit bpMRT zudem ein klinisch insignifikanter PC identifiziert, mit dem mpMRT waren es 9,6%.4 Diese Ergebnisse legen nahe, dass bpMRT eine praktikable Alternative zum mpMRT für die PC-Diagnose darstellt, sofern die Bildqualität des MRT hoch ist. In der PRIME-Studie wurden 99% der MRT-Untersuchungen als für diagnostische Zwecke ausreichend eingestuft.4 „Die Ergebnisse der PRIME-Studie werden die klinische Praxis verändern, da dieser Ansatz die Untersuchungen schneller, sicherer und kostengünstiger macht“, so Dr. Palapattu. Allerdings sollten die Zentren vor einer Umstellung auf das bpMRT eine konsistent hohe Qualität der Untersuchungen sicherstellen, da eine schlechte Bildqualität die Aussagekraft beeinträchtigen kann.
Vielversprechende PC-Lokaltherapie: die irreversible Elektroporation (IRE)
„Die irreversible Elektroporation (IRE) ist eine lokale, minimalinvasive Behandlungsmethode, bei der mittels Elektroden gezielt Prostatagewebe ablatiert werden kann“, erörterte Prof. Dr. Jean de la Rosette von der Istanbul Medipol University in der Türkei. In einer initialen Phase-I/II-Studie zu IRE waren 16 Patienten mit lokalisiertem PC eingeschlossen. Diese erhielten IRE und 4 Wochen später eine radikale Prostatektomie, die vielversprechende Ergebnisse zeigte: Die Elektroporation war lokalisiert und das so ablatierte Gewebe wurde nekrotisch. Zudem hatten die Patienten nur minimale Nebenwirkungen. Darauf aufbauende randomisierte und kontrollierte Studien dienten der genaueren Untersuchung der fokalen IRE, aber auch einer etwas breiteren Anwendung der IRE. Es konnte gezeigt werden, dass die IRE-Ablation bei Patienten mit lokalisiertem Prostatakrebs mit niedrigem oder mittlerem Risiko gute funktionelle Ergebnisse und einen vielversprechenden onkologischen Nutzen erzielte. Der Unterschied zwischen der fokalen und der erweiterten Ablation hinsichtlich ihrer Wirkung war dabei nicht signifikant.5,6 Eine weitere Studie untersuchte den Effekt einer IRE-Hemiablation der Prostata. Hier konnte der Anteil der Patienten mit einem persistierenden signifikanten PC von 25% nach lokaler IRE auf 8,6% in der Hemiablationsgruppe reduziert werden. Zudem wurden keine Unterschiede bei funktionalen und sexuellen Outcomes dokumentiert.7 Die fokale Ablationstherapie ist somit als vielversprechende Therapieoption für Patienten mit einem erhöhten Risiko für ein Fortschreiten des PC anzusehen.
Anspruchsvolles Monitoring nach IRE
Ein als negativ zu wertender Effekt der Therapie ist jedoch, dass durch die Ablation die Prostata in ihrer Morphologie verändert wird, was gerade beim weiteren Monitoring der Patienten zu Schwierigkeiten führen kann. So ist die Sensitivität der Erkennung von persistierendem signifikantem Prostatakrebs mittels MRT eingeschränkt. Um zu vermeiden, dass klinisch signifikante Resttumoren übersehen werden, sollten eine multiparametrische MRT und eine zusätzliche Template-Mapping-Biopsie durchgeführt werden.8
„Die Behandlungsoptionen nach dem Versagen der lokalen Therapie richten sich nach dem Tumorvolumen und den vorhandenen Komorbiditäten“, erklärte Prof. Dr. Pilar Laguna von der Istanbul Medipol University in der Türkei. Empfohlene Therapieansätze sind eine Wiederholung der lokalen Behandlung bei niedrigem oder intermediärem Risiko, eine Salvage-Therapie (radikale Prostatektomie oder externe Strahlentherapie) für intermediäres oder hohes Risiko oder der Einsatz einer Androgendeprivationstherapie (ADT) bei hohem Risiko.9,10
Triplet-Therapien beim metastasierten kastrationsresistenten PC
„Im Setting des hormonsensitiven Prostatakarzinoms (HSPC) begann mit den Erfolgen von Kombinationstherapien aus ADT plus Androgenrezeptor-Signalweg-Inhibitoren (ARPI) eine neue Ära, da erstmals Verlängerungen des Gesamtüberlebens (OS) erzielt werden konnten“, erklärte Univ.-Prof. Dr. Gero Kramer vom AKH Wien. So konnten unter anderem die rezenten Daten der EZAMET-Studie mit ADT plus Enzalutamid ein medianes OS von 8 Jahren im Vergleich zu 5,8 Jahren in der Kontrollgruppe zeigen.11 Die Studien ARASENS und PEACE-1 belegten in der Folge den Nutzen einer Triplet-Therapie aus ADT plus ARPI plus Docetaxel im mHSPC-Setting.12–14 Somit stellt sich die Frage, welche Behandlungsoption im mPC-Setting wann eingesetzt werden sollte, was den Fokus auf neue Biomarker legt, die die Biologie des individuellen Tumors abbilden können.15 Es hat sich bereits gezeigt, dass das Tumorvolumen allein kein adäquater Marker für die Tumoraggressivität ist, da es auch im Low-Volume-Setting Patienten gibt, die von einer Therapieeskalation mit einer Chemotherapie profitieren.
Zukunftsweisende, zielgerichtete Triplet-Therapien
Zurzeit laufen mehrere Studien zu Triplet-Therapien, die das Potenzial haben, das Therapiefeld mit zielgerichteten und intensivierten zielgerichteten Therapien nachhaltig zu verändern. Hier ist die Phase-III-Studie PSMAddtion anzuführen, die den Nutzen einer Kombination aus [177Lu]Lutetium-PSMA-617 plus ADT plus ARPI bei PSMA-positivem, aggressivem mHSPC untersucht. Eingeschlossen waren Patienten mit einer De-novo-Erkrankung und solche im bereits fortgeschrittenen Stadium. Im Vergleich zu ADT plus ARPI allein konnte hier eine signifikante Verlängerung des radiologischen progressionsfreien Überlebens (rPFS) erzielt werden.16
Eine weitere Phase-III-Studie, CAPItello-281, untersuchte die Wirksamkeit einer Kombinationstherapie aus dem AKT-Inhibitor Capivasertib plus Abirateron plus ADT bei PTEN-defizienten Patienten. Auch hier waren solche mit De-novo-Erkrankung und fortgeschrittenen Stadien eingeschlossen. Unter dieser Triplet-Therapie konnten signifikante rPFS-Verlängerungen vor allem bei 100%igem PTEN-Verlust erzielt werden.17
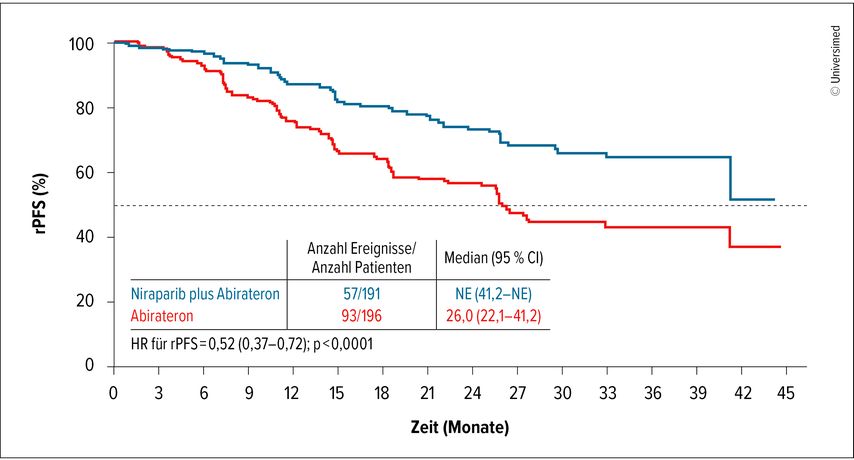
Die AMPLITUDE-Studie untersuchte den Nutzen einer Kombinationstherapie aus dem ADP-Ribose-Polymerase-Inhibitor (PARPi) Niraparib plus Abirateron plus Prednison bei mHSPC-Patienten mit Mutationen in Genen der homologen Rekombinationsreparatur (HHR). Auch hier wurden positive Daten für das rPFS in der Gesamtpopulation und vor allem bei BRCA1/2-mutierten Patienten erzielt (Abb. 1).18
Abb. 1: Subgruppe BRCA1/2-mutierte Patienten: rPFS-Verlängerung unter dem Triplet aus Niraparib, Abirateron (modifiziert nach Attard G et al. 2025)18
Zudem wurde rezent mit dem spezifischen [18F]PARPi-PET/CT ein neuer Biomarker identifiziert, der stark mit %-PSA-Veränderungen korreliert. Er kann somit Behandlungserfolge mit PARPi-Therapien abbilden, aber auch prädiktiv eingesetzt werden.19
Diese und andere Studien öffnen somit den Weg für zielgerichtete Triplet-Therapieoptionen. „Bei all den neuen Therapieoptionen sollte aber die Wichtigkeit der lokalen Behandlungen nochmals hervorgehoben werden“, betonte Kramer. Gerade bei einer unbehandelten Prostata besteht die konstante Gefahr einer Dissemination von Tumorklonen in andere Organe.20
Praxisrelevanz der neuen zielgerichteten Triplet-Therapien
Aus der aktuellen Datenlage können folgende Empfehlungen abgeleitet werden: Patienten mit BRCA-Mutationen sollten eine Triplet-Therapie aus Niraparib plus Abirateron plus Prednison erhalten. Für Patienten mit einem 100%igem PTEN-Verlust ist eine Triplet-Therapie aus Capivasertib plus Abirateron plus ADT empfohlen. Schließlich kann bei High-Volume-Tumoren oder sehr aggressiven Tumoren (PSMA-positiv) eine Kombinationstherapie mit [177Lu]Lutetium-PSMA-617 in Erwägung gezogen werden.
Quelle:
Vorträge vom 11. Michael J. Marberger Meeting an der Universitätsklinik für Urologie der Medizinischen Universität vom 10.–12. Dezember 2025
Literatur:
1 Fazekas T et al.: Magnetic resonance imaging in prostate cancer screening: A systematic review and meta-analysis. JAMA Oncol 2024; 10(6): 745-54 2 Greenberg JW et al.: A narrative review of biparametric MRI (bpMRI) implementation on screening, detection, and the overall accuracy for prostate cancer. Ther Adv Urol 2022; 14: 17562872221096377 3 Russo F et al.: Diagnostic accuracy of single-plane biparametric and multiparametric magnetic resonance imaging in prostate cancer: A randomized noninferiority trial in biopsy-naïve men. Eur Urol Oncol 2021; 4(6): 855-62 4 Ng ABCD et al.: Biparametric vs multiparametric MRI for prostate cancer diagnosis: The PRIME diagnostic clinical trial. JAMA 2025; 334(13): 1170-9 5 Scheltema MJ et al.: Focal vs extended ablation in localized prostate cancer with irreversible electroporation; a multi-center randomized controlled trial. BMC Cancer 2016; 16: 299 6 Zhang K et al.: Effect of focal vs extended irreversible electroporation for the ablation of localized low- or intermediate-risk prostate cancer on early oncological control: A randomized clinical trial. JAMA Surg 2023; 158(4): 343-9 7 Suberville M et al.: Oncological and functional outcomes of hemi-ablation versus focal ablation for localized prostate cancer using irreversible electroporation cancers (Basel). 2025; 17(13): 2084 8 Zhang K et al.: The diagnostic value of MRI for persistent prostate cancer following irreversible electroporation focal therapy. BJU Int 2025; 136(1): 120-7 9 Marra G et al.: Oncological outcomes of salvage radical prostatectomy for recurrent prostate cancer in the contemporary era: A multicenter retrospective study. Urol Oncol 2021; 39(5): 296.e21-296.e29 10 Stratton K et al.: UCC. 2021; 10(1): https://www.urologytimes.com/view/management-of-recurrent-prostate-cancer-after-focal-therapy 11 Zhang AY et al.: 8-year outcomes of enzalutamide (ENZA) versus a non-steroidal anti-androgen (NSAA) for metastatic, hormone-sensitive prostate cancer (ENZAMET; ANZUP 1304). J Clin Oncol 2025; 43: 5090 12 Smith MR et al.: Darolutamide and survival in metastatic, hormone-sensitive prostate cancer. N Engl J Med 2022; 386(12): 1132-42 13 Hussain M et al.: Darolutamide plus androgen-deprivation therapy and docetaxel in metastatic hormone-sensitive prostate cancer by disease volume and risk subgroups in the Phase III ARASENS trial. J Clin Oncol 2023; 41(20): 3595-607 14 Fizazi K et al.: Abiraterone plus prednisone added to androgen deprivation therapy and docetaxel in de novo metastatic castration-sensitive prostate cancer (PEACE-1): a multicentre, open-label, randomised, phase 3 study with a 2 × 2 factorial design. Lancet 2022; 399(10336): 1695-707 15 Nasser NJ et al.: Administering docetaxel for metastatic hormone-sensitive prostate cancer 1–6 days compared to more than 14 days after the start of LHRH agonist is associated with better clinical outcomes due to androgen flare. Cancers (Basel) 2022; 14(4): 864 16 Tagawa ST et al.: LBA6 Phase III trial of [177Lu]Lu-PSMA-617 combined with ADT + ARPI in patients with PSMA-positive metastatic hormone-sensitive prostate cancer (PSMAddition). Annals of Oncology 2025; 36: S162-S1628 17 Fizazi K et al.: Capivasertib plus abiraterone in PTEN-deficient metastatic hormone-sensitive prostate cancer: CAPItello-281 phase III study. Annals of Oncology 2025; 37(1): 53-68, S0923-7534(25)04936-1 18 Attard G et al.: Niraparib and abiraterone acetate plus prednisone for HRR-deficient metastatic castration-sensitive prostate cancer: a randomized phase 3 trial. Nat Med 2025; 31(12): 4109-18 19 Einspieler H et al.: Does PARP1 up-regulation correlate with PSMA expression in patients with metastatic castration-resistant prostate cancer studied with [18F]PARPi and [68Ga]PSMA PET/CT? Eur J Nucl Med Mol Imaging 2026; 53(2): 812-23 20 Hosseini N et al.: Divergent clonal evolution and early dissemination promote genetic heterogeneity of metastases in castration-resistant prostate cancer. Cancer Res 2025; 85(21): 4251-68
Das könnte Sie auch interessieren:
ÖGU zur Früherkennung des Prostatakarzinoms
Es gibt Momente in der Medizin, in denen wissenschaftlicher Fortschritt und gesellschaftliche Verantwortung zusammenfallen. Die Früherkennung des Prostatakarzinoms in Österreich hat ...
Prof. Mani Menon – Roboterchirurgie: vom Zweifel zum Durchbruch
Prof. Mani Menon spricht im ÖGU-Podcast mit Univ.-Prof. Shahrokh F. Shariat über die Anfänge der robotischen Chirurgie, prägende Rückschläge, Mentoren, Mut und Menschlichkeit in der Medizin.
Penis- und Hodenkarzinom: seltene urogenitale Tumorerkrankungen
Penis- und Hodenkarzinom gehören zu den seltenen urogenitalen Tumoren und sind zugleich Beispiele dafür, wie eng Heilungschancen und Versorgungsstruktur miteinander verknüpft sind. ...