Rotationsfehler nach Marknagelung der unteren Extremität
Autoren:
Dr. Christoph Hirnsperger
Priv.-Doz. Dr. Alexander Brunner, MBA
Abteilung für Orthopädie und Unfallchirurgie
LKH Feldkirch
Korespondierender Autor:
Dr. Christoph Hirnsperger
E-Mail: christoph.hirnsperger@AUVA.at
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Bei der Stabilisation von Frakturen langer Röhrenknochen hat sich die intramedulläre Marknagelung weitestgehend als Goldstandard etabliert. Die postoperative Rotationsabweichung stellt eine der häufigsten Komplikationen dieser Behandlung dar. Der vorliegende Beitrag fasst den aktuellen Wissensstand zur Prävalenz, biomechanischen Relevanz, intraoperativen Diagnostik und Therapie von Rotationsfehlern nach Marknagelung an der unteren Extremität zusammen und gibt praktische Tipps, um diese Komplikationen im klinischen Alltag möglichst zu vermeiden.
Keypoints
-
Die klinische Symptomatik ist bei der Beurteilung von Rotationsfehlern wichtiger als ein fixer Messwert.
-
Die femorale Torsion lässt sich intraoperativ mit dem Bildverstärker bestimmen.
-
Die Rotation des Unterschenkels kann zuverlässig klinisch gemessen werden.
-
Kinder haben eine höhere femorale Antetorsion und weniger tibiale Außenrotation als Erwachsene.
Postoperative Rotationsabweichungen nach Marknagelosteosynthesen an der unteren Extremität bleiben initial häufig unbemerkt und zeigen erst nach geheilter Fraktur und dem Wiedererreichen der Vollbelastung klinische Symptome. Diese sind oft unspezifisch und führen durch verschiedene Kompensationsmechanismen meist zu einem Mischbild von Beschwerden, wodurch sich die definitive Diagnosestellung weiter verzögern kann. Daher sollte bei klinischem Verdacht auf eine relevante Malrotation umgehend eine bildgebende Diagnostik und, falls erforderlich, eine operative Revision durchgeführt werden.
Rotationsabweichungen am Oberschenkel
Frakturen des Femurschaftes sind aufgrund der Anatomie des Oberschenkels vergleichsweise anfällig für postoperative Rotationsabweichungen. Durch die Ansätze von Glutealmuskulatur und Außenrotatoren am Trochanter major und den Ansatz des Iliopsoas am Trochanter minor disloziert das proximale Hauptfragment üblicherweise in Außenrotation, Abduktion und Flexion. Im Gegensatz dazu zieht die Adduktorenmuskulatur das distale Fragment tendenziell in Adduktion und Innenrotation, wodurch eine geschlossene anatomische Reposition erschwert werden kann. Je proximaler die Fraktur, umso ausgeprägter ist dieser Effekt.
Im deutschsprachigen Raum liegt die jährliche Inzidenz von Femurfrakturen bei ca.20/100000 Einwohnern, wovon knapp ein Viertel postoperativ eine klinisch relevante Malrotation von >15° aufweisen.1 Bei subtrochantären Frakturen liegt diese Rate mit bis zu 40% noch deutlich höher (Abb. 1).2 Ebenso ist bei Patienten mit komplexen Trümmerverletzungen, Frakturen mit Substanzdefekten, Mehretagenbrüchen und bilateralen Frakturen das Risiko für eine postoperative Malrotation signifikant erhöht.
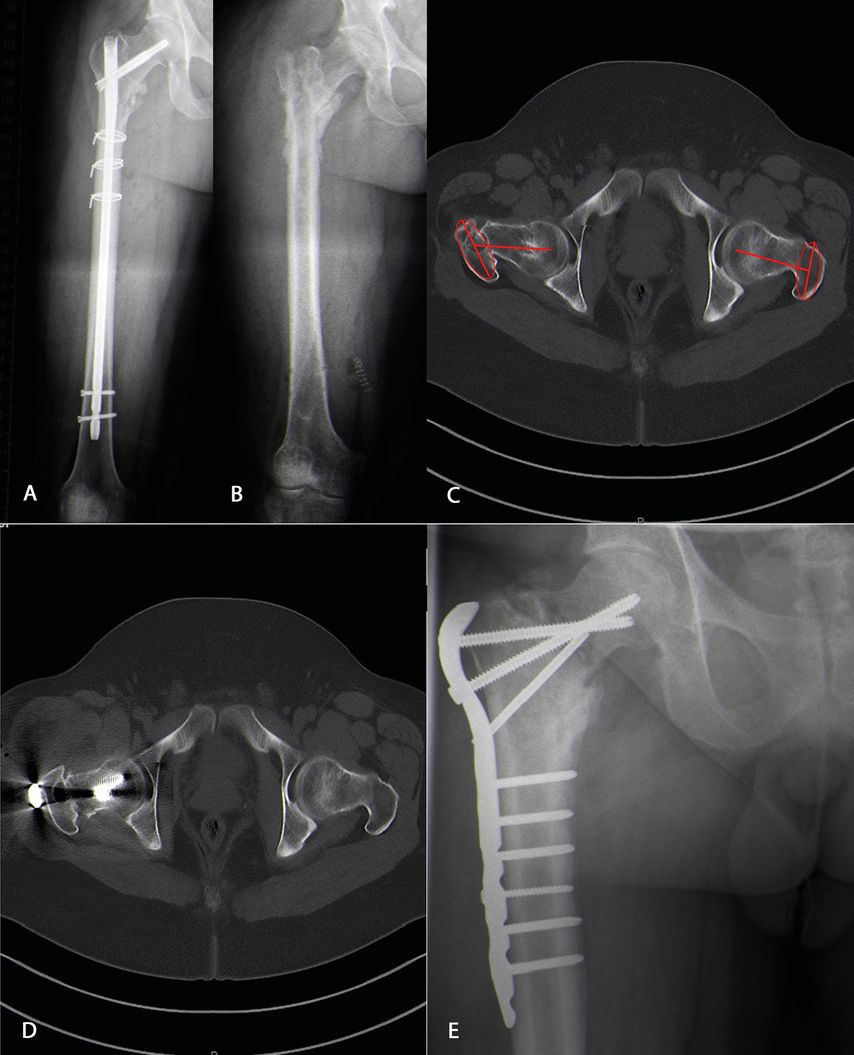
Abb. 1: 30-jähriger Patient mit Marknagelosteosynthese einer multifragmentären proximalen Femurfraktur (A). Das Osteosynthesematerial wurde nach 18 Monaten wegen Hüftbeschwerden entfernt (B). Bei ausbleibender Beschwerdebesserung zeigte sich im CT ein in Retrotorsionsstellung verheilter Schenkelhals (C). Die Deformität wurde durch eine Umstellungsosteotomie korrigiert (D, E)
Anatomie und Biomechanik
Bereits ab 10° Rotationsabweichung des Femurs kommt es zu einer klinisch messbaren Beeinflussung des patellofemoralen Trackings und einer Schwächung der Quadrizepsmuskulatur. Distale Außenrotationsfehler führen häufig zu einer kompensatorischen Innenrotation der Hüfte, wodurch sich die Belastungsachse des Femurs nach posterior verlagert und die relative Belastung des Oberschenkels zunimmt. Bei ausgeprägterer Malrotation kann es kompensatorisch sogar zu einer funktionellen anterioren oder posterioren femoroazetabulären Impingement-Symptomatik kommen.
Einige Studien kommen zu dem Konsens, dass bereits ab 15° eine klinisch relevante postoperative Malrotation des Femurs vorliegt, wobei distale Innenrotationsabweichungen tendenziell besser kompensiert werden können als Außenrotationsfehler.3 Ab einer Abweichung von 30° besteht in der Regel eine absolute Indikation zur operativen Revision. Die Definition eines genauen Grenzwertes für eine klinisch relevante Malrotation wird dadurch erschwert, dass die physiologische Torsion des Femurs einer hohen Variabilität unterliegt. In epidemiologischen Studien werden Werte zwischen 0° und 40° beschrieben, wobei die physiologische Antetorsion bei den meisten Menschen zwischen 15° und 20° beträgt.4 Seitendifferenzen von durchschnittlich 1,5°–2° sind ebenfalls häufig. Kinder können wesentlich höhere Werte aufweisen. Mit 2 Jahren beträgt die femorale Torsion um die 30° und reduziert sich im Laufe des Wachstums um ca. 1° pro Jahr.
Bestimmung der femoralen Torsion
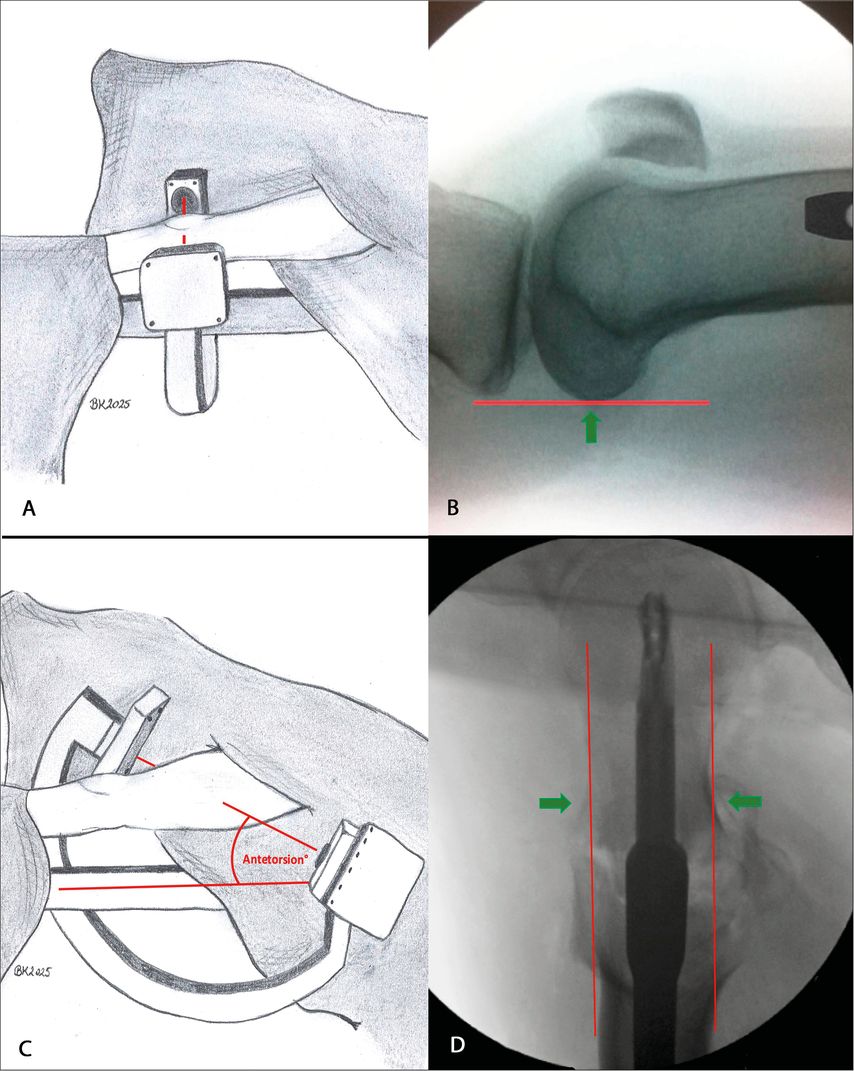
Die klinische Beurteilung der femoralen Torsion erfolgt üblicherweise in Bauchlage, mit gestrecktem Hüftgelenk und 90° flektiertem Knie. Das Femur wird rotiert, bis der T. major lateral am prominentesten palpabel ist. Der Winkel zwischen Unterschenkel und Vertikalebene repräsentiert die femorale Antetorsion (Craig-Test). Die klinische Messung dient der groben Abschätzung der femoralen Torsion und korreliert in Vergleichsstudien nur schwach mit dem tatsächlichen Wert. Daher ist sowohl intra- als auch postoperativ die klinische Beurteilung nur eingeschränkt aussagekräftig.5 Dies wird dadurch verdeutlicht, dass Patienten mit niedrigem BMI statistisch gleich hohe Raten an Rotationsabweichungen aufweisen wie Patienten mit Adipositas per magna.6 Intraoperativ lässt sich die femorale Antetorsion mit dem Bildverstärker (BV) zuverlässig beurteilen. Hierzu zentriert man den Strahlengang des BV senkrecht auf das Knie und richtet diesen parallel zum Boden aus. Nun wird das distale Femur so rotiert, bis ein streng seitliches Bild des Knies zu sehen ist, bei dem sich die posterioren Kondylen übereinander projizieren (Abb. 2). Dann fährt man mit dem BV zur Hüfte und inkliniert den C-Bogen so weit, bis ein streng seitliches Bild des proximalen Femurs zu sehen ist. Die Differenz der Inklination des C-Bogens zur Horizontalebene entspricht der Antetorsion des Femurs (Abb. 2).7
Abb. 2: Der BV wird horizontal zum Boden und senkrecht auf das distale Femur zentriert (A), sodass ein streng seitliches Bild des Kniegelenkes zu sehen ist (B). Danach zentriert man den BV in 45° schräg auf das Hüftgelenk und inkliniert den C-Bogen (C), bis ein streng axiales Bild des proximalen Femurs zu sehen ist (D). Die Inklination des C-Bogens entspricht der femoralen Antetorsion
Des Weiteren weist das Femur entlang seines Verlaufs und über die Zirkumferenz hinweg eine variable Kortikalisdicke sowie unterschiedliche Durchmesser auf. Liegt eine Torsionsabweichung vor, so zeigt sich intraoperativ zwischen dem proximalen und distalen Fragment häufig ein radiologischer Versatz der Kortikalis, das sogenannte „cortical step sign“. Darüber hinaus lassen sich bei Fehlrotationen Veränderungen der Breite des Femurs und der Weite des Markraums beobachten, was als „diameter difference sign“ bezeichnet wird.8 Die präziseste intraoperative Bestimmung der Femurtorsion ist durch Verwendung eines 3D-Bildverstärkers möglich. Dies erfordert geschultes Personal und ist in der Praxis mit einer relevanten Verlängerung der OP-Dauer vergesellschaftet, sodass diese Technik noch immer nicht flächendeckend und routinemäßig zum Einsatz kommt.9
Tipps für die Praxis
Nach intraoperativ korrekter Einstellung der femoralen Torsion sollte darauf geachtet werden, dass diese im weiteren Verlauf der Operation nicht mehr iatrogen verändert wird. Erfordert die Fraktur ein primär proximales Verriegeln/Fixieren des Implantates, so kann die nachfolgende Manipulation am proximalen Zielbügel leicht zu einer Rotationsveränderung gegenüber dem distalen Fragment führen. Des Weiteren kann auch durch freihändiges distales Verriegeln die Rotation ungewollt verändert werden. Wird das Verriegelungsloch nicht streng orthograd getroffen, so führt dies im Durchschnitt zu einer Drehung des Implantats von 5,8°.10 Daher sollte die Rotation des Femurs nach jeder intraoperativen Manipulation nochmals überprüft werden.
Postoperatives Prozedere
Besteht postoperativ der Verdacht auf eine Malrotation, lässt sich dies in der Computertomografie und im MRT präzise und zuverlässig evaluieren.11,12 Hierzu wird üblicherweise der Winkel zwischen der Verbindungslinie der posterioren Femurkondylen und der Linie vom Mittelpunkt des Trochanter majors zum Drehzentrum des Hüftkopfes gemessen. Alternativ gibt es zahlreiche Varianten dieser Messtechnik, die ebenfalls eine hohe Reproduzierbarkeit aufweisen.12 Aufgrund der hohen physiologischen Variabilität der femoralen Torsion sollte die Messung immer an beiden Oberschenkeln erfolgen und anhand der Gegenseite referenziert werden. Besteht eine revisionsbedürftige Malrotation, so erfolgt die Korrektur üblicherweise im Bereich der Deformität bzw. auf Höhe der Fraktur. Ist die Fraktur bereits konsolidiert, ist eine erneute Osteotomie erforderlich. Kann das distale Fragment um den zu korrigierenden Winkel gedreht werden, ohne dass der Marknagel entfernt werden muss, so ist darauf zu achten, dass die neuen Verriegelungslöcher nicht mit den vorherigen in Konflikt geraten. Gegebenenfalls kann hier die Verwendung spezieller winkelstabiler Verriegelungsschrauben hilfreich sein. Ist ein ungehindertes Verriegeln nicht möglich, empfiehlt es sich, den Nagel zu entfernen und auf ein Implantat mit anderer Länge zu wechseln.
Rotationsabweichungen am Unterschenkel
Frakturen des Tibiaschaftes sind in Mitteleuropa mit ca. 26/100000 Einwohnern pro Jahr die häufigste Verletzung langer Röhrenknochen.1 Im Gegensatz zum Schienbeinkopf oder dem proximalen Femur sind geriatrische Frakturen des Tibiaschaftes eher selten. Die meisten Frakturen treten zwischen 10 und 40 Jahren im Rahmen von Freizeit- oder Verkehrsunfällen auf, wobei Männer circa doppelt so häufig betroffen sind wie Frauen. In 30% der Fälle ist die Fibula mitbetroffen, wodurch die Rate an Rotationsfehlern zusätzlich erhöht wird. In der Literatur werden Rotationsabweichungen von >10° in 30% der Fälle nach Marknagelosteosynthesen beschrieben, wobei distale Außenrotationsabweichungen tendenziell häufiger vorzukommen scheinen als Innenrotationsabweichungen.
Anatomie und Biomechanik
Die klinischen Auswirkungen postoperativer Malrotation am Unterschenkel sind bis heute nicht vollständig erforscht. Bei Patienten mit vermehrter Außenrotation des Unterschenkels konnte gezeigt werden, dass es beim Gehen zu einem verminderten Hebelarm des Vorfußes kommt, wodurch die Muskelkraft der Flexoren am Unterschenkel funktionell geschwächt wird. Dies führt nach der Abrollphase zu einer Kraftminderung beim Abstoßen bzw. beim Absprung. Kompensiert der Patient dies durch eine vermehrte Innenrotation im Hüftgelenk, so führt dies durch die Rotation des Kniegelenks zu einer funktionellen Valgusstellung des Knies. Durch eine operative Korrektur dieser Deformität lässt sich ein biomechanisch nahezu normales Gangbild wiederherstellen.13 Hierbei ist zu berücksichtigen, dass die tibiale Rotation eine physiologische Seitendifferenz von bis zu 12° aufweisen kann und bei Kindern während des Wachstums um ca. 1° Außenrotation pro Lebensjahr zunimmt. Wann und ob die operative Korrektur eines postoperativen Rotationsfehlers am Unterschenkel indiziert ist, lässt sich somit schwer anhand eines fixen Referenzwertes entscheiden und ist ähnlich wie beim Femur von der Symptomatik des Patienten und der Erfahrung des behandelnden Arztes abhängig.
Bestimmung der tibialen Rotation
Im Gegensatz zum Oberschenkel lässt sich die Rotation des Unterschenkels klinisch sehr gut beurteilen. Flektiert man das Knie um 90°, so lässt sich der Winkel zwischen der Achse des Metatarsale II und der Femurachse mit einem Goniometer abschätzen. Diese Methode zeigt eine signifikante gute Korrelation mit bildgebenden Verfahren.14 Dabei ist zu beachten, dass Deformitäten des Fußes die klinische Beurteilung beeinflussen können. So kann zum Beispiel ein ausgeprägter Pes planovalgus eine höhere Außenrotation vortäuschen, als dies tatsächlich der Fall ist. Zur genaueren Evaluation bzw. bei klinischer Unsicherheit sind die Computertomografie bzw. die MRT die Methode der Wahl. Hierbei haben sich die Messungen nach Goutallier (CT) und Rosskopf (MRT) als valide und reliable Methoden etabliert.15 Beide bestimmen den Winkel zwischen der proximalsten Hinterkante des Tibiaplateaus und der transmalleolären Achse des Sprunggelenkes. Hierbei zeigt sich ein weites Spektrum an physiologischen Normalwerten zwischen 25 und 45° Außenrotation, wobei Angehörige asiatischer ethnischer Gruppen tendenziell weniger und Afrikaner eher mehr Außenrotation aufweisen als Kaukasier. Demnach ist die Beurteilung der tibialen Torsion anhand eines fixen Normalwertes schwierig und sollte eher anhand der gesunden Gegenseite und unter Berücksichtigung des klinischen Gesamteindrucks erfolgen.
Tipps für die Praxis
Vor der Durchführung einer Marknagelosteosynthese empfiehlt es sich, die Rotation der Gegenseite klinisch zu überprüfen und diese als Referenz zu verwenden. Bei komplexeren Verletzungen, z.B. bei Mehr-Etagen-Brüchen oder multi-fragmentären Frakturen mit Beteiligung der Fibula kann es sogar hilfreich sein, die Gegenseite steril mit abzudecken und in den OP-Bereich zu integrieren, um einen intraoperativen Vergleich zu ermöglichen. Neben der klinischen Messung lässt sich die Rotation des Unterschenkels ebenfalls mit dem Bildwandler überprüfen. Ähnlich zur Vorgehensweise beim Femur stellt man hierzu ein streng seitliches Bild des Kniegelenkes ein, danach fährt man dem C-Bogen parallel zur Achse der Tibia bis zum Sprunggelenk und schwenkt diesen, bis ein streng seitliches Bild des Sprunggelenkes zu sehen ist, bei welchem sich Malleolus medialis und lateralis überlappen. Die Gradzahl, um die der C-Bogen geschwenkt wird, entspricht der tibialen Torsion im Verhältnis zum distalen Femur. Bei Spiralbrüchen sollte auf eine möglichst anatomische Reposition der Fraktur und die Reposition der Fibula (wenn verletzt) geachtet werden, um Rotationsfehler zu vermeiden. Bedarfsweise können spitze Repositionszangen verwendet werden, um die Fraktur über Stichinzisionen zu reponieren.
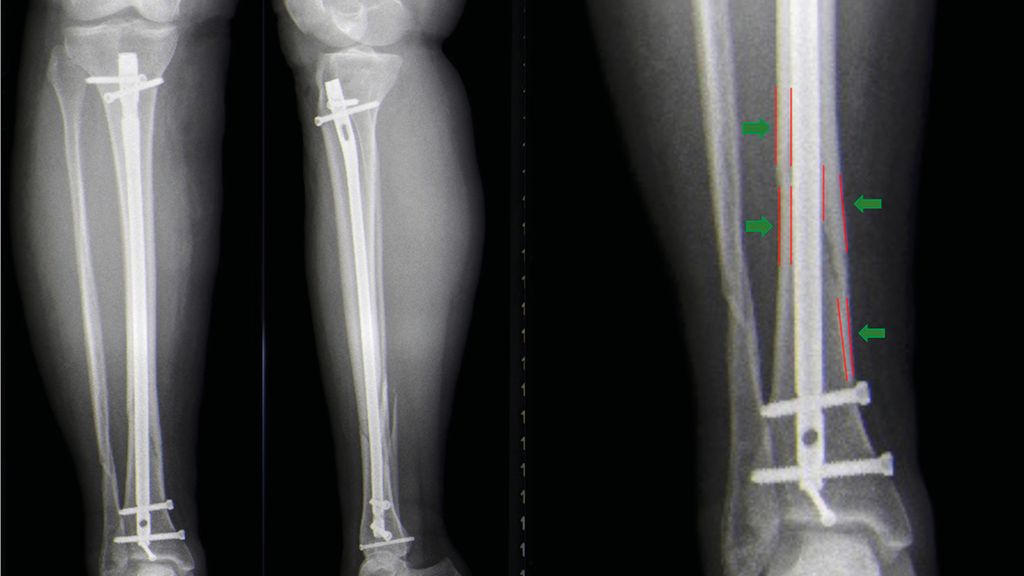
Bei Querfrakturen sollte, ähnlich wie beim Femur, die Differenz der kortikalen Dicke zwischen dem proximalen und distalen Fragment im BV-Bild möglichst gering sein („cortical step sign“) (Abb. 3). Liegen komplexe anatomische Verhältnisse vor, ist die zusätzliche Verwendung eines 3D-Bildwandlers ebenfalls sinnvoll. Auch hier sollte darauf geachtet werden, dass die Rotation nach Reposition nicht nachträglich verändert wird. In der Literatur zeigt sich, dass bei Verwendung von aufgebohrten Marknägeln linke Unterschenkel tendenziell mehr Innenrotationsabweichungen und rechte mehr Außenrotationsabweichungen aufweisen.16 Dies spricht dafür, dass die Rotation durch das Aufbohren mit dem rechtsdrehenden Bohrer nachträglich manipuliert werden kann. Des Weiteren birgt auch beim Unterschenkel das freihändige distale Verriegeln potenzielle Gefahr für unbemerkte Rotationsveränderungen.
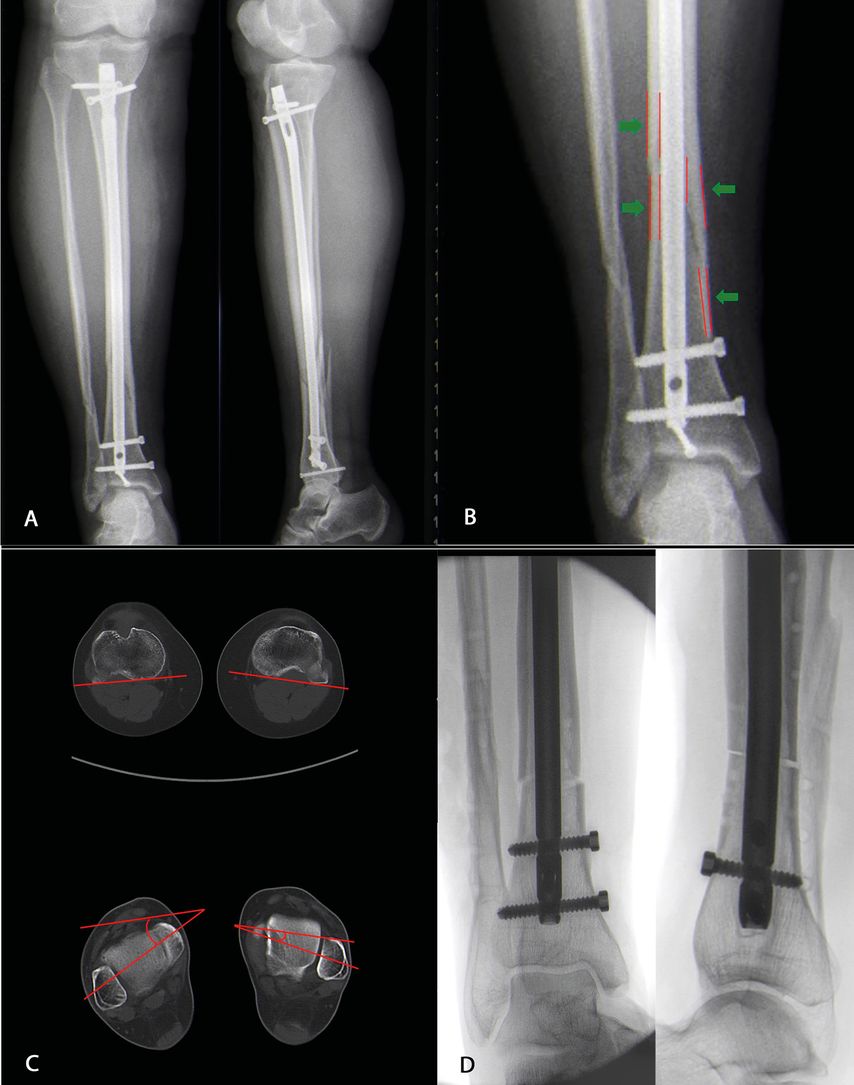
Abb. 3: 45-jährige Patientin nach Marknagelosteosynthese einer Unterschenkelfraktur (A). Es zeigt sich ein positives Cortical-Step-Sign im Bereich der Tibia (B). Die Rotationsmessung ergibt eine Torsionsdifferenz von 22° (C). Die Deformität wurde durch Osteotomie im ehemaligen Frakturbereich korrigiert (D)
Postoperatives Prozedere
Liegt trotz dieser Maßnahmen ein relevanter und klinisch symptomatischer postoperativer Rotationsfehler vor, so erfolgt die operative Korrektur auch hier üblicherweise im Bereich der Fraktur. Die präoperative Planung beinhaltet ein Rotations-CT oder MRT beider Unterschenkel. Diese lässt sich intraoperativ mit frakturnahen K-Drähten referenzieren. Ist die Rotation des distalen Fragmentes bei liegendem Nagel nicht möglich oder das Bohren eines neuen Verriegelungsloches durch die Position des alten Loches eingeschränkt, so kann analog zum Femur auch hier ein Wechsel des Nagels, ggf. auf ein kürzeres oder längeres Implantat, notwendig werden.
Literatur:
1 Rupp M et al.: The incidence of fractures among the adult population of Germany - an analysis from 2009 through 2019. Dtsch Arztebl Int 2021; 118(40): 665-9 2 Citak M et al.: Femoral malrotation following intramedullary nailing in bilateral femoral shaft fractures. Arch Orthop Trauma Surg 2011; 131(6): 823-7 3 Branca Vergano L et al.: Rotational malalignment in femoral nailing: prevention, diagnosis and surgical correction. Acta Biomed 2020; 91(14-S): e2020003 4 Decker S et al.: The physiological range of femoral antetorsion. Skeletal Radiol 2013; 42(11): 1501-5 5 Ito I et al.: Differences between the Craig’s test and computed tomography in measuring femoral anteversion in patients with anterior cruciate ligament injuries. J Phys Ther Sci 2020; 32(6): 365-9 6 Koerner JD et al.: Femoral malrotation after intramedullary nailing in obese versus non-obese patients. Injury 2014; 45(7): 1095-8 7 Brunner A et al.: A simple method for measurement of femoral anteversion - validation and assessment of reproducibility. J Orthop Trauma 2016; 30(8): e273-8 8 Degen N et al.: Intraoperative use of cortical step sign and diameter difference sign: Accuracy, inter-rater agreement and influence of surgical experience in subtrochanteric transverse fractures. Orthop Traumatol Surg Res 2020; 106(4): 639-44 9 Hawi N et al.: Intra-operative assessment of femoral antetorsion using ISO-C 3D: a cadaver study. Injury 2014; 45(3): 506-9 10 Gardner MJ et al.: Femoral fracture malrotation caused by freehand versus navigated distal interlocking. Injury 2008; 39(2): 176-80 11 Grünwald L et al.: MRI-based torsion measurement of the lower limb is a reliable and valid alternative for CT measurement: a prospective study. Knee Surg Sports Traumatol Arthrosc 2023; 31(11): 4903-9 12 Kaiser P et al.: Significant differences in femoral torsion values depending on the CT measurement technique. Arch Orthop Trauma Surg 2016; 136(9): 1259-64 13 MacWilliams BA et al.: Distal tibial rotation osteotomies normalize frontal plane knee moments. J Bone Joint Surg Am 2010; 92(17): 2835-42 14 Hawi H et al.: Clinical assessment of tibial torsion differences. Do we always need a computed tomography? Eur J Trauma Emerg Surg 2022; 48(4): 3229-35 15 Edmonds EW et al.: The reliability of measurements for tibial torsion: a comparison of CT, MRI, biplanar radiography, and 3D reconstructions with and without standardized measurement training. J Pediatr Soc North Am 2023; 5(3): 661 16 Alderlieste DS et al.: Prevalence of rotational malalignment after infrapatellar versus suprapatellar intramedullary nailing of tibial shaft fractures. JB JS Open Access 2024; 9(2)
Das könnte Sie auch interessieren:
Neue Therapieansätze für Arthrose
Dass Zellen altern, könnte eine entscheidende Rolle bei der Entstehung von Arthrose spielen. Welche Mechanismen dahinterstecken und welche Ansätze sich für neue Therapien ergeben, ...
Fertilität und Schwangerschaft bei entzündlicher Arthritis
Auf der 13. International Conference on Reproduction, Pregnancy and Rheumatic Diseases (RheumaPreg 2025) in Wien präsentierte Prof. Dr. Radboud Dolhain (Rotterdam, NL) aktuelle ...
Therapieauswahl nach pulmonalem Inflammations- und Fibrosemuster
Da Fibrose und Entzündung in unterschiedlichem Ausmaß zu Lungenbeteiligungen bei rheumatologischen Erkrankungen beitragen, werden im klinischen Alltag Methoden gebraucht, um beide ...