L’essentiel des directives 2025 de l’ESC/EACTS sur le traitement des valvulopathies
Auteurs:
Dr méd. Marius Reto Bigler
Pr Dr méd. Jonas Lanz
Pr Dr méd. Fabien Praz
Universitätsklinik für Kardiologie,
Inselspital Bern, Universitätsspital Bern
Auteur correspondant:
Pr Dr méd. Fabien Praz
E-mail: fabien.praz@insel.ch
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
En raison de l’évolution démographique, la prévalence des valvulopathies ne cesse d’augmenter et, par conséquent, le nombre de patient·es nécessitant une intervention sur les valves cardiaques. De nouvelles connaissances scientifiques et des progrès technologiques rapides ont rendu nécessaire une mise à jour des directives 2021 de l’ESC/EACTS. L’accent est mis sur les nouvelles preuves concernant le rôle de la Heart Team et des centres spécialisés dans les valves cardiaques, l’utilisation de l’imagerie médicale ainsi que le traitement en temps opportun et de manière moins invasive des patient·es souffrant de sténose de la valve aortique, d’insuffisance de la valve mitrale ou tricuspide.
Keypoints
-
Les directives 2025 de l’ESC/EACTS actualisées reflètent les progrès rapides dans le diagnostic et le traitement des valvulopathies.
-
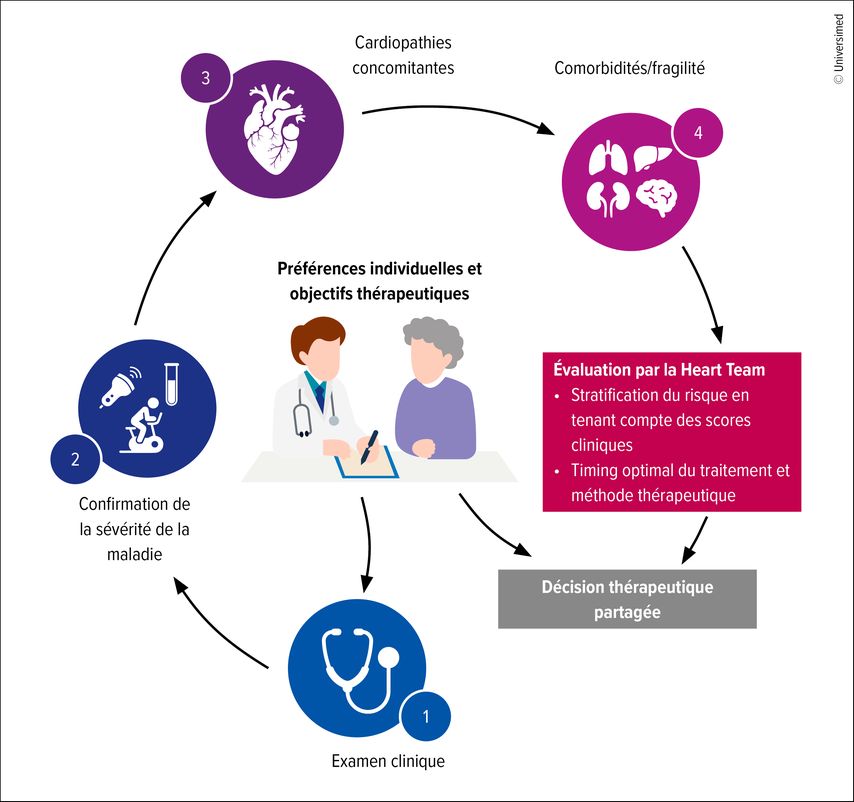
Elles soulignent l’importance d’une approche multidisciplinaire axée sur les patient·es (mot-clé: Heart Team) et d’une prise de décision personnalisée (Fig. 1).
-
L’intégration de nouvelles données, d’une imagerie moderne ainsi que de concepts thérapeutiques mini-invasifs doit permettre d’améliorer davantage la prise en charge des patient·es atteint·es de valvulopathies et d’adapter plus précisément les stratégies thérapeutiques au profil de risque individuel.
-
Sur la base des résultats de nouvelles études, les traitements mini-invasifs sont de plus en plus utilisés chez les patient·es atteint·es de valvulopathies. Les procédures transcathéter ont une importance croissante, notamment dans le traitement du rétrécissement aortique calcifié, et sont désormais recommandées en première intention chez les patient·es âgé·es de ≥70 ans.
Fig.1: Évaluation axée sur les patient·es pour le traitement des valvulopathies selon les directives 2025 de l’ESC/EACTS sur la prise en charge des valvulopathies (reprise et adaptée selon Praz F et al.: Eur Heart J 2025)2
Depuis la dernière version des directives communes de l’European Society of Cardiology (ESC) et de l’European Association for Cardio-Thoracics Surgery (EACTS) sur la prise en charge des valvulopathies publiée en 20211, les nombreux progrès réalisés ont rendu nécessaire une mise à jour du document. En conséquence, les recommendations ont été révisées par un groupe de travail multidisciplinaire composé de cardiologues spécialisé·es dans les traitements par cathéter, l’imagerie cardiovasculaire et l’insuffisance cardiaque, ainsi que de chirurgien·nes cardiaques ayant une expérience avérée dans la chirurgie valvulaire. Deux patients ont également été impliqués.
L’objectif du groupe de travail était de rédiger un document compact, pratique et axé sur les patient·es, confortant une approche multidisciplinaire fondée sur l’évidence, qui puisse servir de feuille de route aux médecins à une époque où le diagnostic et le traitement des valvulopathies évoluent rapidement.
Ces directives actualisées2 comprennent 28 recommandations nouvelles et 50 révisées intégrant des scénarios cliniques complexes, tels que les comorbidités, les valvulopathies mixtes ou multiples, l’anticoagulation et la dysfunction des prothèses valvulaires. De nouveaux chapitres ont également été créés ou étoffés pour des sous-populations spécifiques, notamment les patient·es après une radiothérapie, souffrant d’insuffisance cardiaque aiguë ou de choc cardiogénique dû à une valvulopathie, ainsi que des aspects spécifiques au sexe et la grossesse. Nous avons résumé ci-dessous l’essentiel en 10 points et espérons que cela vous incite à lire les directives dans leur intégralité.2
Heart Team et Heart Valve Centres
L’intégration au sein d’un réseau régional multidisciplinaire («Heart Valve Network») est essentielle pour une prise en charge moderne et de qualité des patient·es atteint·es de valvulopathies.3 Le traitement de maladies complexes ainsi que les interventions dont la courbe d’apprentissage est avérée doivent être effectuées dans des centres spécialisés dans les valves cardiaques disposant de services de cardiologie interventionnelle ainsi que de chirurgie cardiaque afin de garantir des résultats thérapeutiques optimaux. Il est en outre recommandé que ces centres communiquent de manière transparente le nombre d’interventions spécifiques ainsi que leurs résultats aux patient·es et aux médecins de premier recours.
Prise en charge axée sur les patient·es et décision partagée
Les souhaits et les objectifs des patient·es doivent être pris en compte par la Heart Team dans le cadre d’une prise de décision partagée. Alors que les recommandations thérapeutiques reposent sur des critères médicaux tels que l’anatomie des valves, les maladies concomitantes et l’âge, la décision finale est prise conjointement avec les patient·es informé·es et, le cas échéant, leurs proches, en tenant compte des préférences individuelles (Fig.1).
Imagerie cardiaque avancée
L’échocardiographie reste la méthode principale pour le dépistage et la classification des valvulopathies. Toutefois, la mise à jour souligne l’importance croissante du scanner et de l’imagerie par résonance magnétique (IRM) cardiaques. Dans ce contexte, une combinaison des différentes méthodes est souvent nécessaire pour une évaluation précise de la sévérité et de l’étiologie des lésions valvulaires, ainsi que pour la détection des lésions myocardiques concomitantes et la planification préopératoire. Il est désormais recommandé de privilégier l’IRM, notamment en cas d’insuffisance de la valve aortique, afin de détecter précocement la dilatation et dysfonction du ventricule gauche sur la base d’une augmentation du volume en fin de systole.
Comorbidités associées aux valvulopathies
Les recommandations concernant le diagnostic et le traitement d’une coronaropathie concomitante ont été révisées, avec une importance croissante accordée au scanner coronaire.4 En outre, les recommandations concernant l’ablation chirurgicale concomitante (classe I, niveau d’évidence A pour les opérations de la valve mitrale; classe IIa, niveau d’évidence B pour les autres opérations cardiaques) et la fermeture chirurgicale de l’auricule gauche (classe I, niveau d’évidence B) ont été relevées pour les patient·es souffrant de fibrillation auriculaire subissant une opération cardiaque.
Intervention précoce
Des valeurs seuils indexées ont été introduites pour le ventricule gauche afin de déterminer le moment optimal de l’intervention en cas d’insuffisance de la valve aortique asymptomatique et d’insuffisance de la valve mitrale primaire. En outre, il existe une nouvelle recommandation (classe IIa, niveau d’évidence A) concernant le remplacement de la valve aortique précoce (chirurgical ou transcathéter) comme alternative à la surveillance rapprochée chez les patient·es présentant une sténose de la valve aortique sévère asymptomatique avec gradient de pression moyen ≥40mmHg et fraction d’éjection ventriculaire gauche préservée (FEVG ≥50%).5 Dans la même optique, les interventions visant à traiter l’insuffisance de la valve tricuspide sévère doivent être effectuées dès qu’une dilatation est observée et avant la survenue d’une dysfonction du ventricule droit.
Extension de l’indication pour l’implantation transcathéter de la valve aortique (TAVI)
Indépendamment du risque chirurgical, l’âge recommandé pour un TAVI par voie transfémorale chez les patient·es présentant une sténose sévère de la valve aortique et une anatomie tricuspide a été abaissé de 75 à 70 ans. En outre, l’évaluation d’autres voies d’accès est recommandée chez les patient·es présentant un risque chirurgical élevé et chez lesquel·les la voie transfémorale n’est pas adaptée. Selon les nouvelles directives, un TAVI peut être envisagé chez les patient·es souffrant d’insuffisance ou de sténose de la valve aortique avec bicuspidie qui ne sont pas éligibles à une chirurgie cardiaque.
Nouvelles indications en cas d’insuffisance primaire de la valve mitrale
La reconstruction chirurgicale (ou, le cas échéant, son remplacement) reste le traitement privilégié de l’insuffisance primaire, c’est-à-dire en cas de défaut de la valve mitrale même. En outre, la mise à jour des directives a ajouté un nouveau critère pour la reconstruction chirurgicale chez les patient·es asymptomatiques à risque chirurgical faible, à savoir la présence simultanée d’une insuffisance de la valve tricuspide au moins modérée.6 Par ailleurs, la réparation percutanée bord à bord (TEER) constitue une alternative de plus en plus établie pour les patient·es à risque élevé présentant une anatomie appropriée.
Insuffisance secondaire de la valve mitrale d’origine atriale et ventriculaire
Pour la première fois, différents critères diagnostiques et recommandations thérapeutiques ont été définis pour l’insuffisance secondaire de la valve mitrale, qui se développe sur la base de cardiopathies préexistantes. Il a été souligné que l’insuffisance secondaire d’origine atriale et ventriculaire constituent deux entités distinctes, avec des mécanismes pathologiques et un prognostique nettement différent.7 Dans l’insuffisance secondaire de la valve mitrale d’origine atriale, la dilatation de l’anneau mitral résulte d’une dilatation de l’oreillette gauche, principalement due à une fibrillation auriculaire de longue date. En revanche, l’insuffisance de la valve mitrale secondaire d’origine ventriculaire est associée à des maladies du ventricule gauche et aggrave une insuffisance cardiaque préexistante. Sur la base de trois essais randomisés contrôlés et d’une méta-analyse, la recommandation concernant le TEER a été relevée (classe 1, niveau d’évidence A) chez des patient·es sélectionné·es atteint·es d’insuffisance cardiaque (FEVG <50%) avec une insuffisance sévère de la valve mitrale d’origine ventriculaire.8
Recommandations thérapeutiques adaptées concernant l’insuffisance de la valve tricuspide
Les recommandations concernant le traitement chirurgical de l’insuffisance de la valve tricuspide chez les patient·es subissant une chirurgie valvulaire du côté gauche ont été adaptées sur la base d’études randomisées. Désormais, l’accent est mis sur la réparation de la valve en cas d’insuffisance de la valve tricuspide au moins modérée, quelle qu’en soit l’étiologie (c’est-à-dire primaire ou secondaire), tandis qu’une reconstruction peut déjà être envisagée dans certains cas en cas d’insuffisance de la valve tricuspide légère avec dilatation simultanée de l’anneau afin d’enrayer la progression de la maladie. Chez les patient·es à risque chirurgical élevé souffrant d’insuffisance sévère de la valve tricuspide symptomatique et ayant suivi un traitement médicamenteux conforme aux directives, une intervention par cathéter doit également être évaluée afin d’améliorer la qualité de vie et de corriger la dilatation du ventricule droit.9
Conseil: section pratique sur l’anticoagulation en cas de valvulopathies
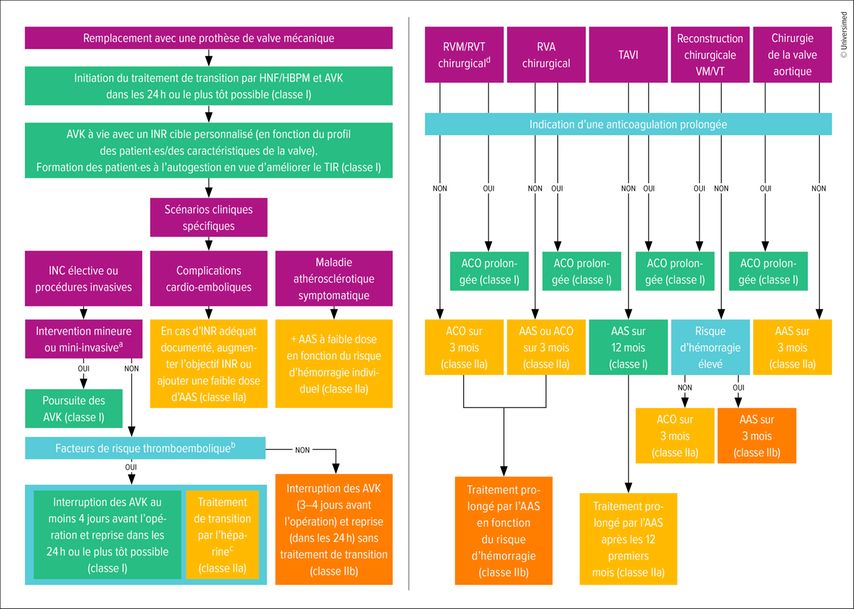
Certainement dans l’intérêt de nos lecteur·rices, les directives actualisées contiennent également des algorithmes clairement présentés sur la thérapie antithrombotique recommandée après tous les types d’interventions sur les valves cardiaques (Fig. 2). Plusieurs nouvelles recommandations ont en outre été ajoutées concernant la gestion de l’anticoagulation orale après l’implantation de prothèses de valve mécaniques, l’anticoagulation de transition («bridging») avant et après les interventions non cardiaques, ainsi que l’importance de la formation des patient·es. Enfin, l’accent est mis sur le rôle croissant des anticoagulants oraux directs chez les patient·es porteur·ses d’une prothèse de valve biologique et pour lesquel·les une anticoagulation orale est déjà indiquée.
Fig.2: Algorithmes relatifs à la procédure antithrombotique recommandée après tous les types d’interventions sur les valves cardiaques. À gauche: AAS: acide acétylsalicylique; AVK: antagonistes de la vitamine K; HBPM: héparine de bas poids moléculaire; HNF: héparine non fractionnée; INC: interventions non cardiaques; INR: «international normalized ratio»; TIR: temps dans la plage thérapeutique; a: interventions cutanées et ophtalmologiques mineures (y compris les opérations de la cataracte); détartrage, traitement des caries et extractions dentaires; implantation de stimulateurs cardiaques ou d’autres dispositifs cardiaques; ainsi que les examens diagnostiques par cathéter cardiaque. b: prothèses de valve mécaniques en position mitrale ou tricuspide, anciennes générations de prothèses de valve mécaniques toutes positions confondues, hypercoagulabilité héréditaire ou acquise, dysfonction du ventricule gauche (FEVG <35%), fibrillation auriculaire en cas de sténose de la valve mitrale significative ou événement thrombotique sévère au cours des 12 derniers mois (p.ex. accident cardio-embolique, thrombose veineuse profonde, embolie pulmonaire). c: Le traitement de transition doit être initié dès que l’INR atteint une valeur sous-thérapeutique, ainsi que le premier jour après l’opération ou dès que possible. À droite: AAS: acide acétylsalicylique; ACO: anticoagulation orale; RVA: remplacement de la valve aortique; RVM: remplacement de la valve mitrale; RVT: remplacement de la valve tricuspide; TAVI: implantation de valve aortique par voie transcathéter; VM: valve mitrale; VT: valve tricuspide; d: Pour le RVM/RVT par voie transcathéter (p.ex. RVM avec Abbott Tendyne, RVM avec Edwards Sapien M3; RVM avec Medtronic Intrepid; RVT avec Edwards Evoque), il n’existe actuellement aucune directive. Selon les études d’autorisation, il est recommandé d’avoir recours à une ACO prolongée et, en particulier pour le RVT, un traitement de transition par l’héparine en cas d’intervention élective (reprise et adaptée, traduite selon Praz F et al.: Eur Heart J 2025)2
Conclusion
Les directives 2025 de l’ESC/EACTS actualisées reflètent les progrès rapides dans le diagnostic et le traitement des valvulopathies, et soulignent l’importance croissante des procédures thérapeutiques mini-invasives (chirurgicales ou transcathéter). En raison des résultats positifs de plusieurs études, l’indication du TAVI par voie transfémorale a été étendue aux patient·es plus jeunes (≥70 ans). Le traitement précoce de la sténose sévère de la valve aortique asymptomatique et de l’insuffisance primaire de la valve mitrale est soutenu par de nouvelles recommandations fortes. De même, les traitements par cathéter des valves mitrale et tricuspide (réparation ou remplacement) sont recommandés chez des patient·es sélectionné·es présentant des symptômes d’insuffisance cardiaque, en complément du traitement médicamenteux.
Littérature:
1 Vahanian A et al.: 2021 ESC/EACTS Guidelines for the management of valvular heart disease. Eur Heart J 2022; 43(7): 561-632 2 Praz F et al.: 2025 ESC/EACTS Guidelines for the management of valvular heart disease. Eur Heart J 2025; 46(44): 4635-736 3 Lancellotti P et al.: ESC Working Group on Valvular Heart Disease position paper--heart valve clinics: organization, structure, and experiences. Eur Heart J 2013; 34(21): 1597-606 4 Ren X et al.: Coronary evaluation before heart valvular surgery by using coronary computed tomographic angiography versus invasive coronary angiography. J Am Heart Assoc 2021; 10(15): e019531 5 Genereux P et al.: Aortic valve replacement vs clinical surveillance in asymptomatic severe aortic stenosis: a systematic review and meta-analysis. J Am Coll Cardiol 2025; 85(9): 912-22 6 Butcher SC et al.: Factors influencing post-surgical survival in degenerative mitral regurgitation. Eur Heart J 2023; 44(10): 871-81 7 Zoghbi WA et al.: Atrial functional mitral regurgitation: a JACC: cardiovascular imaging expert panel viewpoint. JACC Cardiovasc Imaging 2022; 15(11): 1870-82 8 Anker MS et al.: Percutaneous transcatheter edge-to-edge repair for functional mitral regurgitation in heart failure: a meta-analysis of 3 randomized controlled trials. J Am Coll Cardiol 2024; 84(24): 2364-8 9 Sorajja P et al.: Transcatheter repair for patients with tricuspid regurgitation. N Engl J Med 2023; 388(20): 1833-42
Das könnte Sie auch interessieren:
Gérer les effets indésirables de manière ciblée: pratique selon les directives S3 et internationales
Les thérapies systémiques contre le cancer prolongent la survie et permettent de contrôler les maladies tumorales. Il est déterminant que les patient·es tolèrent bien le traitement. Cela ...
Mise à jour: comment éviter les transfusions?
Chez les patient·es à faible risqueatteint·es de syndromes myélodysplasiques (SMD), l’anémie nécessitant des transfusions constitue souvent le principal problème altérant la qualité de ...
La radiothérapie adjuvante à l’ère des thérapies systémiques modernes
La radiothérapie adjuvante demeure un élément central dans le traitement des tumeurs malignes cutanées, malgré les progrès réalisés avec les immunothérapies et les thérapies ciblées. ...