Réadaptation cardiovasculaire – avec un regard sur la neurologie
Compte-rendu:
Moana Mika, PhD,
Journaliste scientifique
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Lors du congrès annuel de la Société suisse de cardiologie, la réadaptation cardiovasculaire a été au centre de discussions approfondies. Une session organiséele dernier jour du congrès a montré les nombreux points de contact entre réadaptation cardiovasculaire et neuroréhabilitation.
Keypoints
-
La neuroréhabilitation et la réadaptation CV partagent plusieurs composantes: entraînement physique, gestion des facteurs de risque, soutien psychosocial.
-
La neuroréhabilitation reste confrontée à des défis spécifiques: la récupération complète des fonctions est rarement possible, et les pertes doivent souvent être compensées. De plus, la mesure des succès thérapeutiques est complexe.
-
Les patient·es souffrant à la fois de troubles neurologiques et de pathologies CV nécessitent une attention particulière, et peuvent avoir besoin d’une prise en charge renforcée dans la réhabilitation.
-
Dans ces cas, une collaboration interdisciplinaire étroite est indispensable.
Intitulée «The heart and its neighbours: Challenging cases in cardiovascular rehabilitation», la session a élargi la perspective, en ouvrant la réflexion sur d’autres disciplines et sur des défis parfois méconnus de la rééducation. Des défis qui ne sont parfois même pas identifiables d’emblée. Mais nous y reviendrons. Le Pr Dr méd. Andreas Luft, médecin adjoint à la clinique de neurologie de l’Hôpital universitaire de Zurich, a introduit la session.
Adoptant le point de vue d’un «voisin» du cœur, il a abordé la neuroréhabilitation et ses différences avec la réadaptation cardiovasculaire (CV). «Nous travaillons à un tout autre niveau», a-t-il expliqué en guise d’introduction. En effet, la restauration complète des circuits neuronaux après une lésion cérébrale n’a, à ce jour, été démontrée que chez l’animal – pas chez l’humain.1 À l’inverse, après un infarctus du myocarde, l’entraînement actif permet de réactiver la contractibilité du muscle cardiaque, a-t-il poursuivi. «Nous espérons pouvoir un jour restaurer les fonctions cérébrales», a-t-il ajouté.
Difficultés de la neuroréhabilitation
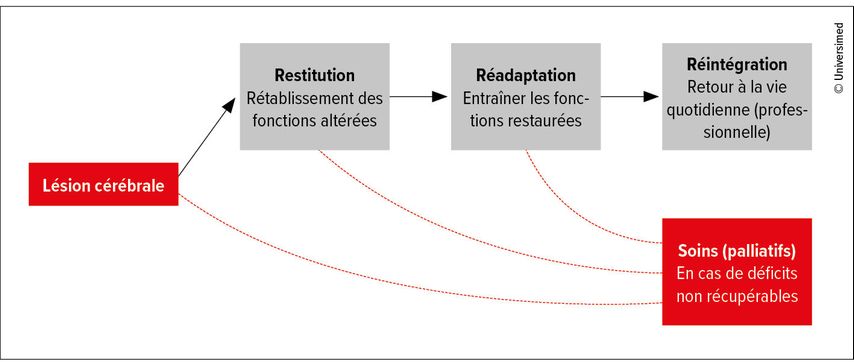
À l’aide d’un schéma (Fig.1), A.Luft a décrit l’idéal de la neuroréhabilitation: restitution – réadaptation – réintégration. La restitution correspond au rétablissement des circuits neuronaux, comparable à la contractilité myocardique. Mais, dans les faits, cette étape est largement absente: «Jusqu’à présent, la neuroréhabilitation consiste surtout en une phase de réadaptation», a précisé A.Luft. Cette dernière permet d’entraîner les fonctions partiellement récupérées, mais surtout d’apprendre des stratégies compensatoires. Exemple: en cas de parésie du bras après un accident vasculaire cérébral (AVC), l’entraînement vise à favoriser des mouvements compensatoires pour permettre la réintégration dans la vie quotidienne – et, dans le meilleur des cas, dans la vie professionnelle.
Fig. 1: L’objectif de la neuroréhabilitation est la réintégration dans la vie quotidienne (professionnelle)
Or, «environ 60% des patients quittent encore l’hôpital avec un déficit», selon A.Luft. Dans ces cas, la réintégration reste limitée et la prise en charge tend vers le palliatif plutôt que le curatif. De plus, les mouvements compensatoires entraînés, bien qu’utiles au quotidien (retour plus rapide, moindre dépendance), entraînent souvent des inconvénients à long terme: qualité de mouvement réduite, douleurs, spasticité ou complications orthopédiques.
Interaction entre cognition, mouvement et communication
Pour être efficace, la neuroréhabilitation doit viser la meilleure restauration possible des circuits neuronaux. Cela demande du temps et de l’entraînement. Le temps de permettre une récupération spontanée: des études ont montré que dans les semaines à quelques mois suivant une lésion, certains gènes proplastiques sont fortement régulés dans le cortex péri-infarctus. Ces mécanismes induisent la croissance axonale («axonal sprouting») et la formation de nouvelles synapses.2 L’entraînement actif peut ainsi stimuler positivement la neuroplasticité et optimiser la régénération des zones lésées.
Dans sa présentation, A.Luft a également souligné un autre défi majeur: la mesurabilité. Aucun biomarqueur fiable de la récupération n’a encore été identifié. Les méthodes de référence actuelles – évaluations cliniques, PROM («patient-reported outcome measures») ou trackers électroniques – présentent toutes des limites, a-t-il souligné. Les tests cliniques seraient des situations de test créées artificiellement, les PROM restent souvent subjectifs, et les trackers électroniques rencontrent des obstacles techniques.
Une autre difficulté fondamentale dans la mesure du succès de la réadaptation est le fait que la cognition, le mouvement et la communication sont étroitement liés. Un trouble cognitif peut réduire les capacités motrices d’un patient. «Ces interactions rendent l’évaluation des succès en réadaptation particulièrement complexe», a conclu A.Luft.
Déficits neurologiques dans la réadaptation cardiovasculaire
Le Dr Jan Vontobel, directeur médical et médecin-chef en cardiologie à la Hochgebirgsklinik Davos, s’est également appuyé sur les interactions et les défis: il a consacré la deuxième partie de la session aux «challenging cases» en CV. «Les maladies cardiovasculaires s’accompagnent souvent de problèmes neurologiques», a-t-il commencé son exposé. Et cela représente un défi particulier en matière de réadaptation. À ce jour, aucun consensus clair n’existe sur la meilleure prise en charge des patient·es atteint·es de ces deux maladies, selon le cardiologue.
Un exemple typique d’apparition conjointe de problèmes neurologiques et d’une maladie CV est l’AVC périprocédural, survenant parfois lors d’un cathétérisme cardiaque. «Mais», a-t-il averti, «il ne faut pas se limiter aux accidents vasculaires cérébraux. D’autres lésions neurologiques surviennent également», comme les lésions cérébrales cliniquement silencieuses, observables à l’IRM après une intervention cardiaque,3 ou encore la neuropathie optique ischémique, cause de baisse visuelle.4
L’importance de la collaboration interdisciplinaire
Le premier défi est l’identification précoce des problèmes neurologiques, a déclaré J.Vontobel. Car, bien que les lésions neurologiques entraînent des handicaps de longue durée, elles ne sont pas toujours systématiquement recherchées en cardiologie. Ces lésions se traduisent souvent par des déficits cognitifs – durée d’attention réduite, mémoire amoindrie, ralentissement psychomoteur.5 Les évaluations neuropsychologiques pourraient permettre de détecter ces dysfonctionnements.
Bien qu’ils ne soient pas toujours visibles au premier coup d’œil – ou pour cette raison –, ces troubles cognitifs influencent également la réadaptation CV. Un·e patient·e peut avoir du mal à utiliser son téléphone portable, à organiser sa journée ou à réaliser ses soins d’hygiène. Il faut y regarder de plus près et proposer de l’aide, a déclaréJ.Vontobel, par exemple en ergothérapie.
En neuroréhabilitation comme en réadaptation CV, la communication entre les disciplines est primordiale» a-t-il insisté. Le lieu de traitement (neurologie ou cardiologie) des patient·es qui suivent à la fois une réadaptation CV et une prise en charge neurologique importe finalement peu. Ce qui compte, ce sont les composantes et objectifs communs: entraînement, gestion des facteurs de risque, soutien psychosocial (Fig.2).
«Une collaboration interdisciplinaire étroite est indispensable au succès de la réadaptation», a conclu J. Vontobel dans son exposé.
Prévention cardiovasculaire: le risque de démence diminue aussi
Il est établi que l’activité physique et une alimentation équilibrée réduisent le risque CV – un effet démontré à maintes reprises. Mais ces mêmes mesures permettent également de prévenir la démence, comme l’a rappelé le Dr Roman Brenner, médecin adjoint à la clinique de cardiologie, Spitalverbund HOCH Health Ostschweiz, lors de son exposé. Cela vaut en particulier pour la démence vasculaire.
Après la maladie d’Alzheimer, la démence vasculaire constitue en effet la deuxième forme de démence la plus fréquente. Elle résulte de lésions des vaisseaux sanguins cérébraux. Les petits vaisseaux sont particulièrement sensibles aux variations de la pression artérielle: associée à une rigidité vasculaire, l’hypertension peut entraîner des micro-ruptures. Et plus les altérations neuropathologiques s’accumulent, plus la probabilité de développer une démence augmente.6
Au total, 14 facteurs de risque de démence ont été identifiés. Parmi eux: le tabagisme, l’obésité, la perte auditive, l’isolement social et, de façon notable, l’hypertension. «Environ 40% de tous les cas de démence pourraient être évités en réduisant les facteurs de risque», a souligné R.Brenner. L’étude Honolulu-Asia Aging Study avait déjà montré en 1995 le rôle des facteurs de risque CV dans le développement de la démence: pour la première fois, une pression artérielle systolique élevée a été corrélée à une diminution des performances cognitives avec l’âge, chez plus de 3700 participant·es à l’étude.7
La baisse de la tension artérielle, une priorité absolue
«Les patient·es dont l’hypertension n’est pas traitée présentent un risque accru de démence», explique R.Brenner.8 Une étude a démontré qu’une réduction intensive de la pression artérielle diminue le risque de déclin cognitif léger – un état souvent précurseur de la démence. Pour cet essai, plus de 9300 participant·es ont été randomisés et suivis en moyenne pendant trois ans.9 Les antagonistes calciques et les inhibiteurs des récepteurs de l’angiotensine semblent particulièrement efficaces dans cette prévention de la démence.10
La prévalence de la démence continue certes d’augmenter dans la population, a indiqué R.Brenner, «mais cette hausse est moins marquée qu’il y a 30 ans». Plusieurs facteurs expliquent cette évolution. La réduction de la pression artérielle demeure l’intervention la plus importante, mais un mode de vie sain joue également un rôle protecteur, a-t-il conclu. Ces mesures ne bénéficient donc pas seulement à la santé CV, mais aussi aux fonctions cognitives.
Source:
Congrès annuel de la Société Suisse de Cardiologie, du 4 au 6 juin 2025, à Zurich
Littérature:
1 Wahl AS et al.: Neuronal repair. Asynchronous therapy restores motor control by rewiring of the rat corticospinal tract after stroke. Science 2014; 344: 1250-5 2 Carmichael ST: Plasticity of cortical projections after stroke. Neurscientist 2003; 9: 64-75 3 Friday G et al.: Brain magnetic resonance imaging abnormalities following off-pump cardiac surgery. Heart Surg For 2005; 8: E105-9 4 Raphael J et al.: Perioperative visual loss in cardiac surgery. J Cardiothorac Vasc Anesth 2019; 33: 1420-29 5 Bruggemanns EF: Cognitive dysfunction after cardiac surgery: Pathophysiological mechanisms and preventive strategies. Neth Heart J 2012; 21: 70-3 6 Livingston G et al.: Dementia prevention, intervention, and care: 2024 report of the Lancet standing Commission. Lancet 2024; 404: 572-628 7 Launer JL et al.: The association between midlife blood pressure levels and late-life cognitive function - the Honolulu-Asia Aging Study. JAMA 1995; 274: 1846-51 8 Peters R et al.: Blood pressure lowering and prevention of dementia: an individual patient data meta-analysis. Eur Heart J 2022; 43: 4980-90 9 SPRINT MIND Investigators for the SPRINT Research Group: Effect of intensive vs standard blood pressure control on probable dementia - a randomized clinical trial. JAMA 2019; 321: 553-61 10 Van Middelaar T et al.: Lower dementia risk with different classes of antihypertensive medication in older patients. J Hypertens 2017; 35: 2095-101
Das könnte Sie auch interessieren:
«Grâce à la Young Oncology Academy, j’ai pu me constituer un réseau»
La Young Oncology Academy (Academy) du Swiss Cancer Institute est un programme de promotion et de mentorat pour les jeunes oncologues. Le programme s’adresse aux médecins-assistants qui ...
Anticorps bispécifiques dans les lymphomes indolents et agressifs
Les anticorps bispécifiques ont acquis une place de choix dans le traitement des lymphomes indolents et agressifs. Initialement, des études ont été menées sur les anticorps bispécifiques ...
Smartphones, «wearables», etc.: avons-nous encore besoin des holter ECG et des moniteurs cardiaques implantables?
L’éventail diagnostique de la surveillance du rythme cardiaque est actuellement en pleine mutation. Outre les méthodes classiques comme l’holter ECG, les patchs ECG et les moniteurs ...