Smartphones, «wearables», etc.: avons-nous encore besoin des holter ECG et des moniteurs cardiaques implantables?
Auteurs: Dr méd. Behnam Subin
PD Dr méd. Patrick Badertscher
Universitäres Herzzentrum Basel
Universitätsspital Basel
E-mail: patrick.badertscher@usb.ch
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
L’éventail diagnostique de la surveillance du rythme cardiaque est actuellement en pleine mutation. Outre les méthodes classiques comme l’holter ECG, les patchs ECG et les moniteurs cardiaques implantables (ILR), les dispositifs portables telles que les «smart watches» sont de plus en plus au centre de l’attention dans la pratique clinique. Cette évolution n’est pas seulement stimulée par les progrès technologiques, mais aussi par un besoin croissant d’outils diagnostiques à bas seuil et en continu.
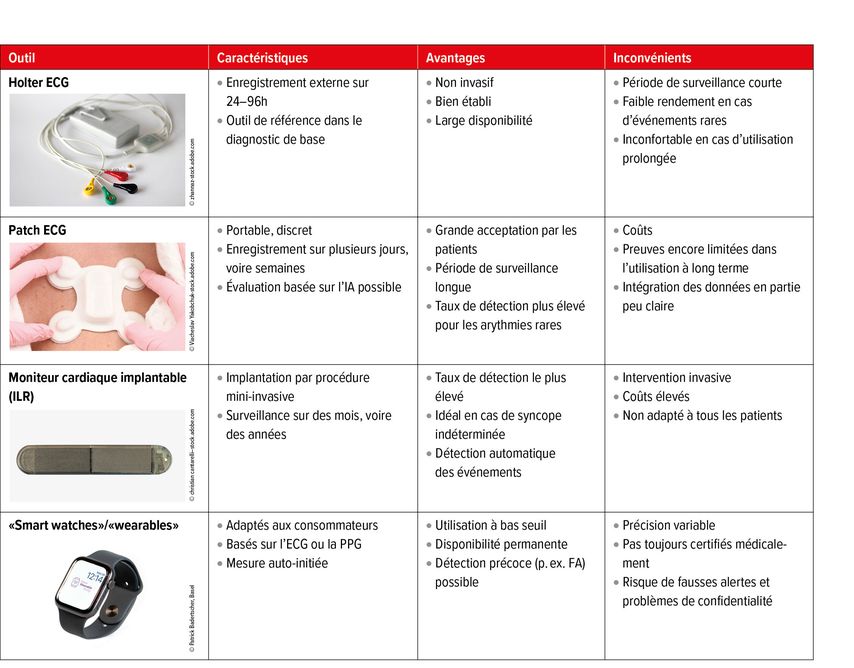
Les outils diagnostiques actuellement disponibles pour la surveillance du rythme cardiaque peuvent être différenciés comme suit: l’holter ECG est considéré comme un outil diagnostique du rythme cardiaque non invasif et établi, mais sa pertinence est limitée. Pour qu’une arythmie puisse être détectée, elle doit survenir pendant la courte période de surveillance, typiquement sur 24 à 96 heures. Cette limite temporelle rend la procédure sensible aux faux négatifs, en particulier dans le cas d’épisodes rares ou asymptomatiques. Les patchs ECG permettent une période de surveillance plus longue et plus agréable pour les patients, sont faciles à utiliser et offrent de plus en plus une évaluation basée sur l’intelligence artificielle (IA). Les moniteurs cardiaques implantables («implantable loop recorder», ILR) représentent quant à eux une solution à long terme certes invasive, mais considérée comme la plus efficace en cas de syncopes ou d’arythmies paroxystiques indéterminées. Ils constituent toutefois, et de loin, l’outil diagnostique du rythme cardiaque le plus coûteux. Chacun de ces outils présente des points forts et des limites spécifiques en termes d’indication, d’utilisation et de groupe cible.
Parallèlement, les «smart devices», notamment les «smart watches» avec capteur et fonction ECG intégrés, occupent de plus en plus le devant de la scène. Ils promettent une surveillance du rythme cardiaque en continu et disponible à tout moment, indépendamment du lieu, du moment ou de l’indication médicale.
Le Tableau 1 fournit un aperçu des outils de surveillance du rythme cardiaque actuellement disponibles. Quelle est leur fiabilité réelle? Quelles sont leurs limites en termes de diagnostic et de système? Quelles sont les conséquences dans la pratique clinique?
Cet article met en lumière l’état actuel des preuves, les bases techniques et les perspectives cliniques du diagnostic du rythme cardiaque par «smart watch». L’objectif est d’analyser de manière critique le potentiel, les défis et l’utilisation judicieuse de ces technologies par rapport aux outils établis.
Les «smart watches» dans le diagnostic du rythme cardiaque: potentiel, preuves et défis
Les «smart watches» avec fonction ECG intégrée sont considérées comme un outil prometteur pour le diagnostic des arythmies. Deux études menées à l’Hôpital universitaire de Bâle ont fourni des informations importantes sur la précision diagnostique de ces dispositifs. La BASEL Wearable Study a révélé une sensibilité comprise entre 58(Withings) et 85% (Apple, Samsung) pour la détection automatique de la fibrillation auriculaire (FA) par rapport à l’ECG 12 dérivations.1 Dans environ 20% des cas, les dérivations n’ont toutefois pas pu être évaluées par algorithme. Un diagnostic cardiaque manuel complémentaire de ces mesures a été possible dans 99% des cas et a atteint une sensibilité allant jusqu’à 98%. Une étude de suivi portant sur la période 2021 à 2023 a montré que le nombre de dérivations non interprétables avait tendance à diminuer, ce qui indique une optimisation continue de l’algorithme.2
La Basel Wearable Clinic représente une approche d’intégration de ces technologies dans la prise en charge clinique. Il s’agit d’une plateforme numérique permettant aux patientes et patients de transmettre directement leurs données ECG issues d’une «smart watch» pour avis du médecin (www.wearableclinic.ch , Fig. 1). Ce modèle illustre comment l’automesure numérique peut être utilisée de manière pertinente en combinaison avec l’expertise médicale.
Fig. 1: Logo de la Basel Wearable Clinic et de l’Hôpital universitaire de Bâle avec un exemple d’incitation à la transmission numérique de l’ECG
Malgré ces développements, des défis importants subsistent. Les «smart watches» ne disposent pas toutes d’une autorisation médicale et leur classification en tant que produit de mode de vie limite les exigences réglementaires ainsi que la possibilité de prise en charge des coûts. L’accent mis sur les diagnostics auto-initiés peut susciter une inquiétude et un sentiment d’insécurité accrus, en particulier chez les utilisateurs sans antécédents médicaux, mais soucieux de leur santé, notamment en cas de faux positifs. Parallèlement, l’utilisation de données à caractère personnel relatives à la santé soulève de nouvelles questions de protection des données. Le nombre d’enregistrements ECG non demandés ou recueillis en dehors des heures régulières confronte également les médecins à des incertitudes logistiques et juridiques: qui est responsable? Quelle sont les obligations en matière de documentation? Dans quel cadre une évaluation médicale peut-elle ou doit-elle être réalisée?
L’intégration des «smart watches» dans le diagnostic clinique du rythme cardiaque ne nécessite pas seulement un développement technique, mais aussi une prise en charge clairement structurée avec des responsabilités, des limites d’intervention et des algorithmes de décision définis.
Surveillance du rythme cardiaque par PPG via un smartphone
La surveillance du rythme cardiaque est également possible via un smartphone. Dans ce cas, on utilise l’appareil photo et le flash LED pour détecter les variations de lumière dues au pouls en posant le doigt sur la lentille et en déduire la fréquence cardiaque ainsi que les arythmies (photopléthysmographie, PPG). Cet outil permet un autodépistage simple, quel que soit le lieu où l’on se trouve. Des études révèlent que les systèmes basés sur la PPG peuvent détecter des signes de FA, bien que la qualité des données dépende fortement du comportement et des conditions d’utilisation. Étant donné qu’aucun signal électrique n’est enregistré et qu’il existe un risque d’artefacts, cela reste cependant un outil de soutien et ne peut pas remplacer un diagnostic basé sur une ECG. En ce qui concerne le dépistage de la FA via un smartphone, il subsiste également des incertitudes cliniques quant au bénéfice, à la stratification du risque et aux conséquences thérapeutiques.
La mesure du rythme cardiaque basée sur la PPG via un smartphone a défini les bases du développement des technologies de «smart watches» modernes, en particulier pour l’intégration des fonctions ECG. Alors que les systèmes basés sur la PPG ont joué un rôle important en tant que première forme d’automesure numérique, ils perdent de plus en plus de leur pertinence, car les «smart watches» proposent désormais à la fois une PPG et une ECG directement au poignet validée médicalement permettant ainsi un diagnostic plus précis et plus exploitable sur le plan clinique.
Les patchs ECG ouvrent de nouvelles voies dans le diagnostic du rythme cardiaque
Les patchs ECG permettent une surveillance en continu et discrète du rythme cardiaque sur plusieurs jours, voire plusieurs semaines, sans les contraintes des systèmes holter conventionnels. En particulier dans le cas d’arythmies rares, ils offrent l’avantage d’une probabilité plus élevée de détecter des épisodes pertinents. Outre les progrès techniques en terme de capteurs, l’évaluation par algorithme joue un rôle de plus en plus central. Un exemple éminent est l’étude de Hannun et al., publiée dans Nature Medicineen 2019. Un modèle d’apprentissage profond a été entraîné et validé sur 91232 ECG 1 dérivation de 53549 patients.3 Le réseau neuronal a atteint une valeur ASC impressionnante de 0,97 pour la classification de différentes arythmies, se situant ainsi au niveau de diagnostic des cardiologues expérimentés.
Les patchs ouvrent également la voie à de nouvelles approches dans la prise en charge. Grâce à la simplicité d’utilisation et à la grande acceptation des patients, non seulement le rendement diagnostique augmente, mais aussi l’efficacité des processus, en particulier lorsque les données sont pré-évaluées par algorithme et traitées par le biais de la télémédecine. Parallèlement, des questions restent ouvertes, par exemple en ce qui concerne les conséquences réelles sur les ressources de santé, qui dépendent fortement du système de soins concerné. Il est nécessaire de disposer de données plus solides à ce sujet. Il est toutefois indéniable que les patchs modifient déjà la manière dont nous pensons le diagnostic du rythme et font de la place pour des parcours de soins axés sur les patients, flexibles et très précis.
Holter ECG par rapport aux ILR: rendement diagnostique en cas de syncope indéterminée
L’holter ECG conventionnel sur 24 ou 48 heures a toujours sa place dans l’évaluation des syncopes indéterminées, en particulier en cas d’épisodes fréquents.4 En cas d’événements rares et imprévisibles, il se heurte toutefois à ses limites diagnostiques. Les ILR constituent dans ce cas une meilleure alternative. Ils permettent une surveillance à long terme en continu, sur des mois, voire des années, et donc une probabilité nettement plus élevée de détecter l’arythmie à l’origine des syncopes.
Une méta-analyse d’études randomisées, publiée dans les directives 2018 de l’ESC sur la syncope, démontre de manière impressionnante la supériorité de la stratégie par ILR. Le rendement diagnostique groupé était de 46% dans le groupe utilisant un ILR par rapport à seulement 12% dans les groupes de contrôle utilisant un outil diagnostique conventionnel, avec une probabilité relative de 3,6 (IC à 95%: 2,4–5,3; p=0,001). Ce qui est particulièrement frappant, c’est la constance de l’effet à travers différentes études, quelle que soit la stratégie de contrôle utilisée.4
En conséquence, l’utilisation d’un ILR chez les patients à haut risque et en l’absence de preuve d’une cause structurelle, après une évaluation approfondie, fait l’objet d’une recommandation de classe I (niveau de preuve A). Il faut en revanche retenir ce qui suit pour l’holter ECG: il convient à la détection à court terme des arythmies fréquentes, mais offre un bénéfice diagnostique limité dans la clarification des syncopes rares et indéterminées.
Conclusion
Les smartphones, les «wearables», les patchs et les méthodes d’analyse basées sur l’IA révolutionnent le diagnostic du rythme cardiaque. Ces outils permettent une accessibilité à bas seuil, une disponibilité et une abondance de données jusqu’ici insoupçonnées. Remplacent-ils pour autant les outils conventionnels comme l’holter ECG ou les ILR? La réponse est différenciée: dans la détection des arythmies fréquentes lors de questions à court terme, l’holter ECG reste un outil éprouvé, même s’il est de plus en plus remis en question. En cas de syncopes rares et imprévisibles, les ILR constituent l’outil diagnostique de référence, comme le prouvent de manière impressionnante les directives de l’ESC.
Les «wearables» et les patchs ouvrent de nouvelles voies, mais sont pour l’instant seulement autorisés dans certaines indications et ne sont souvent pas intégrés dans des parcours de soins structurés. Ils révèlent uniquement leur plein potentiel lorsque la précision technique, l’évaluation par algorithme et la pertinence clinique correspondent parfaitement. D’ici là, il ne faut pas choisir entre l’un ou l’autre, mais utiliser le bon outil pour la bonne question chez le bon patient. L’avenir du diagnostic du rythme cardiaque réside dans la combinaison intelligente des outils conventionnels et des innovations numériques.
Littérature:
1 Mannhart D et al.: JACC Clin Electrophysiol 2023; 9: 232-42 2 Isenegger C et al.: JACC Clin Electrophysiol 2024; 10: 2735-7 3 Hannun AY et al.: Nat Med 2019; 25: 65-9 4 Brignole M et al.: Eur Heart J 2018; 39: 1883-948
Das könnte Sie auch interessieren:
Points forts du congrès ADA: de la gestion du poids à la thérapie par cellules souches
Du 20 au 23juin, les 85e sessions scientifiques de l’American Diabetes Association (ADA) se sont tenues à Chicago. Ce congrès, le plus grand rendez-vous mondial consacré à la recherche, ...
Principaux faits marquantsdu congrès EASL 2025
Le congrès de l’EASL s’est tenu à Amsterdam du 7 au 10 juin2025 et a réuni près de 7740participant·es issus de 119 pays. L’événement a couvert un large éventail de thématiques en ...
Plan de vaccination suisse 2025: nouveautés
Les principales nouveautés du plan de vaccination suisse 2025 concernent la prévention des maladies respiratoires. Le Dr méd. Alessandro Diana, pédiatre et infectiologue à Genève, membre ...