Regionale interdisziplinäre Umsetzung des Anordnungsmodells
Autor:innen:
Eginhard Koch, MME, Senior Consultant
Sabrina Notz, MSc, Bereichsleitende Psychologin
Ladina Tepferdt, MBA, Stabsstelle Betriebswirtschaft
Dr. med. Oliver Bilke-Hentsch, MBA, LL.M., Chefarzt
Kinder- und Jugendpsychiatrie der Luzerner Psychiatrie AG
E-Mail: oliver.bilke@lups.ch
Vor drei Jahren wurde das Anordnungsmodell für die psychologische Psychotherapie eingeführt. Das Modell sollte die psychische Gesundheitsversorgung in der Schweiz verbessern, wurde zugleich aber wegen der befürchteten Mehrkosten scharf kritisiert. Dieser Beitrag soll die Bilanz der Versorgung von Kindern und Jugendlichen ziehen.
Die Einführung des Anordnungsmodells im Jahr 2023 war von einer kontroversen und anspruchsvollen Dynamik geprägt, die sich teilweise von einer konsequenten Ausrichtung an der Versorgung von Kindern, Jugendlichen und deren Familien entfernte. Das damalige Handeln der verschiedenen Berufsverbände war in dieser Phase nachvollziehbar, ist inzwischen jedoch weitgehend überwunden.
Auf der Ebene der Berufsverbände ist es zwar ihrem Selbstverständnis entsprechend notwendig, die Interessen der jeweiligen Professionen zu vertreten. Andererseits besteht die Notwendigkeit, im Sinne der Klient:innen regional angepasste bzw. auf einen Kanton oder eine Versorgungsregion bezogene, pragmatische Lösungen zu finden. Beide Prozesse haben sich in den letzten zwei Jahren weiterentwickelt, verlaufen jedoch häufig entkoppelt voneinander. Dies führt insbesondere in der Öffentlichkeit und der Politik zu dem irreführenden Eindruck, dass in allen Regionen der Schweiz erhebliche Probleme in dieser Hinsicht bestehen. Im Folgenden wird das Luzerner Anordnungsmodell (AoM-Modell) für Kinder, Jugendliche und ihre Familien kurz skizziert und es werden erste Befunde aus den Jahren 2024 und 2025 dargestellt.
Versorgungsregion Luzern, Obwalden, Nidwalden und Zentralschweiz
Der Luzerner Psychiatrie AG obliegt die umfassende Pflichtversorgung für die Kantone Luzern, Obwalden und Nidwalden sowie – in enger kollegialer Zusammenarbeit mit der Klinik Clienia Littenheid – die akutpsychiatrische Notfallversorgung für die Kantone Uri, Schwyz und Zug.
Praktische Charakteristika der Fachsprechstunde AoM-KJ
Konstante personelle fachärztliche Besetzung
Zügiger Kompetenzzuwachs
Klare Abläufe und Regelungen
Zügige Bearbeitung
Konstanter Aufbau eines Netzwerkes
«Kurze Wege»
Mitverantwortung bei etwaigen Notfallsituationen
Gemäss den jüngsten Obsan-Zahlen handelt es sich bei dieser Versorgungsregion um die am schwächsten kinder- und jugendpsychiatrisch versorgte Region der Schweiz. Während der Kanton Basel 80 niedergelassene Kinder- und Jugendpsychiater:innen aufweist, bestehen in den Kantonen Obwalden und Nidwalden keine entsprechenden Niederlassungen; im Kanton Luzern sind es insgesamt fünf.
Daraus ergibt sich für den kinder- und jugendpsychiatrischen Dienst Luzern faktisch eine unerwünschte Monopolposition, ebenso hinsichtlich der «Begutachtung» der AoM-Anträge. Vor diesem Hintergrund wurde Ende 2023 ein Modell fachärztlicher Stellungnahmen für niedergelassene psychologische Psychotherapeut:innen eingeführt. Dieses ermöglicht eine zeitnahe Bearbeitung der Fortsetzungsanträge nach den ersten 2x15 Therapiesitzungen.
Erste Ergebnisse der Jahre 2024 und 2025
Die nachfolgenden Daten sind selbstverständlich nicht repräsentativ für die ganze Schweiz, sondern bilden einzig die reale regionale klinische Situation ab. Insgesamt zeigt sich, dass die Zusammenarbeit mit den niedergelassenen Psychotherapeut:innen weitgehend reibungslos verläuft. Bis Ende 2025 kann daher von einem insgesamt stabilen, wenn auch noch entwicklungsfähigen System ausgegangen werden. Die einzelnen Prozessschritte – etwa die Anmeldung zur Antragsprüfung oder die Einholung zusätzlicher Stellungnahmen – erweisen sich im klinischen Alltag teilweise als umständlich, werden jedoch kollegial und konstruktiv bewältigt.
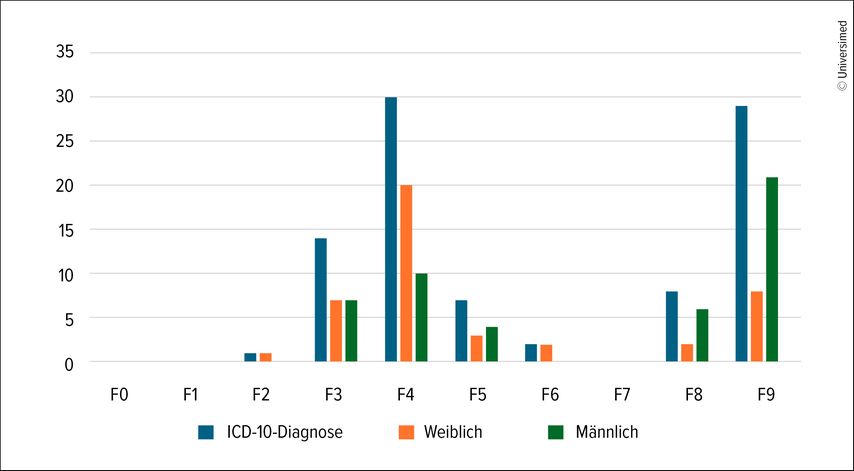
Die AoM-Fachsprechstunde mit regelmässigen Terminen wurde in den Jahren 2024 und 2025 in der unterversorgten Region Luzern rege genutzt. Es wurden im Rahmen der Antragsprüfung insgesamt 63 Fälle gesehen. Zur Einordnung sei darauf hingewiesen, dass sich die psychiatrischen Diagnosen an der zehnten Revision der Internationalen Klassifikation der Krankheiten (ICD-10) orientieren. Die psychischen Störungen und Verhaltensstörungen sind dort in Kapitel V zusammengefasst und in zehn Diagnosegruppen (F0–F9) gegliedert. Im Rahmen der Antragsprüfung sind insbesondere die Verteilung und Häufigkeit der Diagnosen von Interesse. Dabei zeigten sich die Diagnosen F90.0 (einfache Aktivitäts- und Aufmerksamkeitsstörung), F32.1 (mittelgradige depressive Episode), F41.1 (generalisierte Angststörung), F41.2 (gemischte Angst- und depressive Störung) sowie F43.1 (posttraumatische Belastungsstörung) als besonders häufig (vgl. Abb. 1). Von insgesamt 63 geprüften Fällen wiesen 30 Patient:innen Mehrfachdiagnosen auf; bei 13 lagen drei oder mehr Diagnosen vor.
Abb. 1: Behandelte Patient:innen in der AoM-KJ-Fachsprechstunde nach ICD-10-Diagnosecode in den Jahren 2024 und 2025 (Quelle: Luzerner Psychiatrie AG)
Interpretation
Die Evaluation der in der AoM-Fachsprechstunde vorgestellten Patient:innen aus der Region Luzern zeigte – entgegen manchen Vermutungen und Befürchtungen – überwiegend hochkomplexe ambulante Behandlungsfälle. Häufig lagen Mehrfachdiagnosen vor, die in den meisten Fällen eine längerfristige psychotherapeutische Behandlung erforderten. Ein grosser Teil der Patient:innen war zuvor stationär oder teilstationär behandelt worden. Dominierend waren Diagnosen aus den Gruppen F3, F4 und F9. Entgegen der Erwartung spielten sogenannte «Modediagnosen» wie die posttraumatische Belastungsstörung oder die Autismus-Spektrum-Störung in diesem Setting eher eine untergeordnete Bedeutung.
In diesem Zusammenhang ist jedoch zu berücksichtigen, dass der kinder- und jugendpsychiatrische Dienst Luzern ein breites institutionelles Angebot spezialisierter Fachsprechstunden anbietet. Dazu zählen Fachsprechstunden für Patient:innen mit Autismus-Spektrum-Störungen, ADHS, Zwangsstörungen, Genderdysphorie, für Säuglingspsychiatrie, für Psychose-Früherkennung sowie für weitere Störungsbilder. Vor diesem Hintergrund ist davon auszugehen, dass diese Diagnosen in der regionalen niedergelassenen Versorgung insgesamt seltener behandelt werden.
Ausblick
Nach der ersten Bewährungsphase der regionalen Zusammenarbeit zwischen kantonaler Klinik und niedergelassenen Psychotherapeut:innen sollen in einer nächsten Prozessphase auch kritische interdisziplinäre Rückmeldungen im Sinne einer «second opinion» systematisch eingebunden werden, um die Kooperation weiter zu professionalisieren.
Für das Jahr 2026 ist neben der kontinuierlichen Aufrechterhaltung des bestehenden Angebots eine vertiefte Zusammenarbeit mit den Anordnenden, insbesondere jedoch mit den niedergelassenen Psychotherapeut:innen, vorgesehen. Als geeignetes Instrument bietet sich die Etablierung multidisziplinärer Qualitätszirkel an, wie sie beispielsweise bereits in der ADHS-Fachsprechstunde praktiziert werden. Auf diesem Weg kann schrittweise eine gemeinsame Qualitätssicherung aufgebaut werden. Unabhängig vom eigentlichen Begutachtungsverfahren soll dieses Format Raum bieten, exemplarische Einzelfälle im Sinne einer strukturierten Intervision gemeinsam zu reflektieren.
Auf übergeordneter Ebene ist dringend zu fordern, dass das seit nunmehr zwei Jahren beim Bundesamt für Gesundheit (BAG) eingereichte, gemeinsam von den Berufsverbänden Föderation der Schweizer Psychologinnen und Psychologen (FSP), Schweizerische Gesellschaft für Psychiatrie und Psychotherapie (SGPP) und Schweizerische Gesellschaft für Kinder- und Jugendpsychiatrie und -psychotherapie (SGKJPP) erarbeitete Weiterbildungskonzept zeitnah ratifiziert und umgesetzt wird. Dieses Weiterbildungskonzept ist analog dem des SIWF und der FMH gestaltet und soll eine strukturierte klinische Weiterbildung für in der (Kinder- und Jugend-) Psychiatrie tätige Psycholog:innen wie bei der Facharztweiterbildung ermöglichen. Nur so können auch für den psychotherapeutischen Nachwuchs psychologischer Provenienz eine klare Strukturierung und Orientierung gewährleistet werden.
Insgesamt lässt sich festhalten, dass im Bereich der Kinder- und Jugendpsychiatrie und -psychotherapie die seit Jahrzehnten etablierte und bewährte Kooperation zwischen Medizin und Psychologie weiterhin tragfähig ist – trotz anfänglicher Vorbehalte und Schwierigkeiten auf Ebene der Fachverbände bei der Einführung des Anordnungsmodells. Dabei zeigen sich gewisse Unterschiede zur Erwachsenenpsychiatrie: Aspekte wie Lern- und Leistungsstörungen, die starke familiäre Einbindung sowie die ausgeprägte Entwicklungsperspektive machen die klinische Entwicklungspsychologie und -psychopathologie seit jeher zu einem zentralen Bestandteil der kinder- und jugendpsychiatrischen Versorgung. Diese Entwicklung sollte regional konsequent weitergeführt werden. Insbesondere in strukturell unterversorgten Regionen ist eine wertschätzende, interdisziplinär-kritische Zusammenarbeit unabdingbar. Insgesamt zeigt sich, dass regional abgestimmte Kooperationsstrukturen für die überall angespannte Versorgung psychisch kranker Kinder und Jugendlicher gut funktionieren, wenn kollegiale Absprachen und gegenseitige Kooperation die bürokratischen Abläufe ausgleichen. Dies ist auch ein Beitrag zur optimalen Nutzung der Ressourcen, denn Therapieunterbrüche oder Abbrüche sorgen langfristig für höhere Kosten.
Literatur:
bei den Verfasser:innen
Das könnte Sie auch interessieren:
Jahresbericht 2025 – Schweizerische Gesellschaft für Sportpsychiatrie und -psychotherapie (SGSPP)
Die SGSPP stärkte 2025 ihre interprofessionelle Ausrichtung, erweiterte die Mitgliedschaft, förderte Weiterbildung, Forschung und Vernetzung und engagierte sich im Leistungs- wie im ...
Künstliche Intelligenz in der Psychotherapie: ethische Herausforderungen und praktische Konsequenzen
Künstliche Intelligenz (KI) verändert die psychotherapeutische Praxis. Sie kann Zugang und Effizienz verbessern, birgt für Fachkreise jedoch die Herausforderung, die eigene Profession ...
Insomnische Störung – vom Symptom zur eigenständigen Diagnose und evidenzbasierten Therapie
Insomnie zählt zu den häufigsten Gesundheitsproblemen im klinischen Alltag. Aktuelle Arbeiten zeigen, dass die chronische insomnische Störung nicht primär durch «Schlaflosigkeit», ...