Malunion nach distalen Speichenfrakturen
Autor:innen:
OA Dr. Stefan Benedikt
OÄ Dr. Simone Bode
Univ.-Prof. Dr. Rohit Arora
Universitätsklinik für Orthopädie & Traumatologie
Medizinische Universität Innsbruck
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Als distale Radiusmalunion bezeichnet man eine in Fehlstellung konsolidierte distale Radiusfraktur. Je nach Ausprägung und funktionellem Patient:innenanspruch/-alter können diese von asymptomatisch bis hochgradig schmerzhaft und funktionell kompromittierend sein. Der folgende Artikel gibt einen Überblick über die klinischen Grundlagen und präsentiert einen Fall zur computerassistierten virtuellen Planung mit 3D-gedruckten patient:innenspezifischen Guides und Implantaten.
Keypoints
-
Distale Radius-Malunions können zu Schmerzen, Kraftverlust und Bewegungseinschränkungen und letztendlich zu degenerativen Veränderungen führen.
-
Ein 3D-CT sollte Bestandteil jeder präoperativen Planung sein.
-
Computerassistierte virtuelle Planung mit 3D-gedruckten patient:innenspezifischen Guides und Implantaten ermöglichen vor allem bei einer multiplanaren Fehlstellung eine exakte anatomische Rekonstruktion, geplant gemäß der unverletzten Gegenseite.
Distale Radiusfrakturen zählen zu den häufigsten Frakturen im Erwachsenenalter mit steigender Inzidenz.1 Unfallursache im jüngeren Alter sind meist Hochenergietraumen wie Verkehrs- oder Sportunfälle. Je nach Literaturangabe ist hier das Geschlechterverhältnis ausgeglichen bzw. aufseiten der männlichen Patienten.1,2 Im höheren Alter sind meist Niedrigenergietraumen wie Stürze die häufigste Ursache und kommen bis zu 6,2-mal häufiger bei weiblichen Patientinnen vor, wobei Osteoporose als wesentlicher Risikofaktor zu nennen ist.2
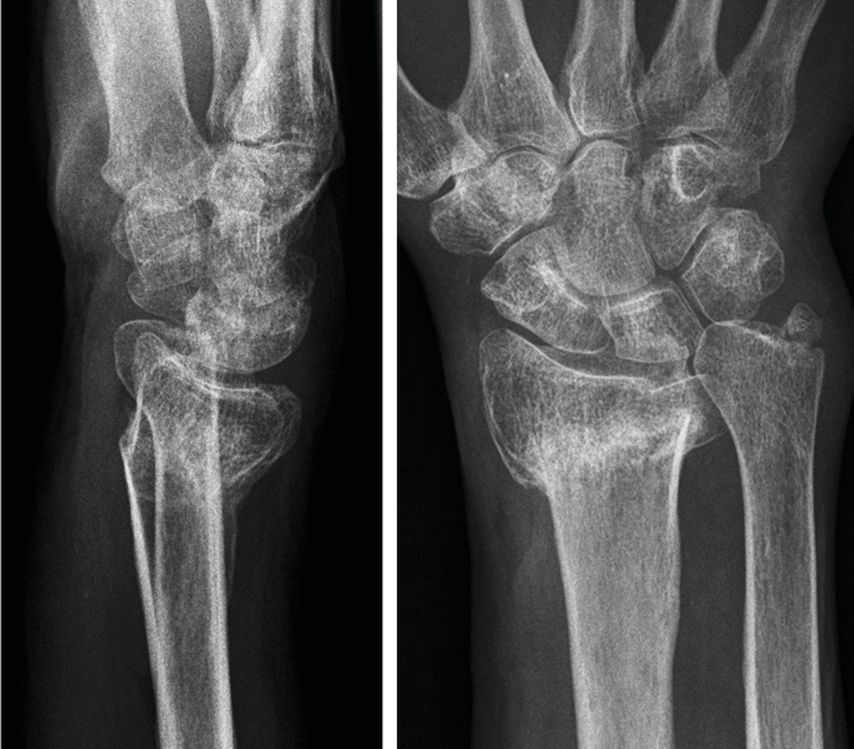
Als Malunion bezeichnet man eine nicht anatomisch konsolidierte Fraktur. Bei konservativ behandelten distalen Radiusfrakturen ist die Inzidenz von Malunions höher als bei operativ versorgten, wobei deren Häufigkeit mit 24% bzw. 4–11% angegeben wird.3 Beim distalen Radius unterscheidet man extraartikuläre, intraartikuläre und gemischte Formen. Definitionskriterien umfassen je nach Quelle eine dorsale Inklination von ≥10–20° bzw. eine palmare Inklination von ≥15°, eine ulnare Varianz von ≥3mm, eine radiale Inklination von ≤15° sowie eine intraartikuläre Stufenbildung im Radiokarpalgelenk und/oder distalen Radioulnargelenk von ≥2mm(Abb.1).4,5
Abb. 1: Radius-Malunion mit vermehrter dorsaler Inklination, verminderter radialer Inklination, vermehrter ulnarer Varianz und intraartikulärer Stufenbildung radiokarpal
Klinische Symptomatik
Klinisch führt eine vermehrte dorsale Inklination zu Einschränkungen in der Flexion und Pronation, wohingegen eine palmare Inklination vor allem die Extension und Supination einschränkt. Eine verringerte radiale Inklination reduziert die horizontale Beweglichkeit und Rotationsfehler schränken vor allem die Pro- und Supination ein.4 Eine vermehrte ulnare Varianz kann zu einem ulnokarpalen Impaktionssyndrom sowie Rotationseinschränkungen führen.5,6 Eine unphysiologische Kräfteumverteilung an den Gelenkspartnern sowie eine intraartikuläre Stufenbildung können frühzeitig zu arthrotischen Veränderungen führen.4,5 Intraartikuläre Stufen ab 2mm haben ein über 10-fach höheres Risiko, posttraumatische Arthrosen zu entwickeln.7 Weitere klinische Symptome sind Kraftminderung, Sehnenrupturen durch Friktion an Knochenkanten und Nervenkompressionssyndrome, vor allen das Karpaltunnelsyndrom. Nicht zuletzt kann eine fehlverheilte Radiusfraktur auch ein ästhetisches Problem für Patient:innen darstellen.4 Eine Malunion muss allerdings nicht zwingend Beschwerden verursachen. Gerade bei älteren Patient:innen mit einem geringeren funktionellen Anspruch korreliert die Fehlstellung nicht mit den Einschränkungen im Alltag.8
Diagnostik
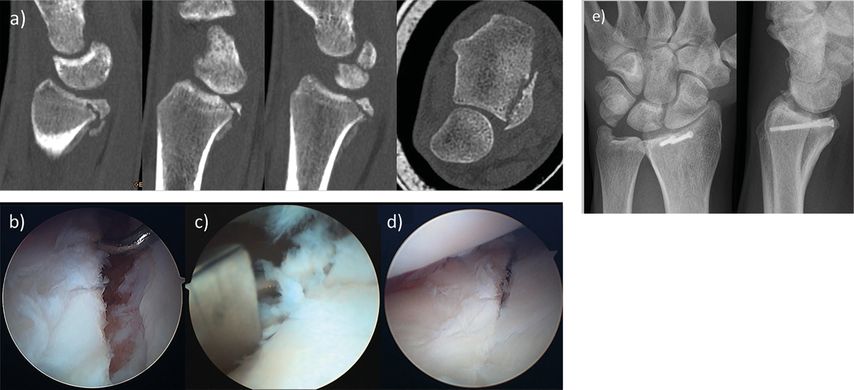
Neben der genauen klinischen Untersuchung zählen ein Handgelenksröntgen in zwei Ebenen sowie die Computertomografie (CT; wenn möglich 3D) von beiden Seiten zur standardmäßigen Abklärung und OP-Planung. Eine Magnetresonanztomografie (MRT) kann ergänzend zur Abklärung von Weichteilläsionen wie zum Beispiel Verletzungen des scaphoulnären Bandapparates oder des triangulären fibrocartilaginären Komplexes dienen.5 Die diagnostische Arthroskopie ist zur Beurteilung der intraartikulären Situation, vor allem zur Beurteilung des Knorpelstatus bei intraartikulären Stufen und ebenso zur Beurteilung von intrinsischen Bandverletzungen empfehlenswert.4 Weiters ermöglicht die Arthroskopie eine Kontrolle der Reposition von intraartikulär aus (Abb.2a–e).
Abb. 2: a) Vier Monate alte Malunion des „Lunate facet“-Fragments mit umgebender Kallusbildung und Dislokation des Carpus nach palmar. b–d) Arthroskopische Visualisierung der intraartikulären Fehlstellung und Lösen des Fragments mit einem Meißel von palmar. Reposition des Fragments unter arthroskopischer Sicht und Verschraubung von palmar. e) Postoperative Röntgenkontrolle
Therapie
Die Therapie der Malunion richtet sich individuell nach den Beschwerden und Ansprüchen der Patient:innen. Entsprechend der Fehlstellung stehen folgende Optionen zur Verfügung:
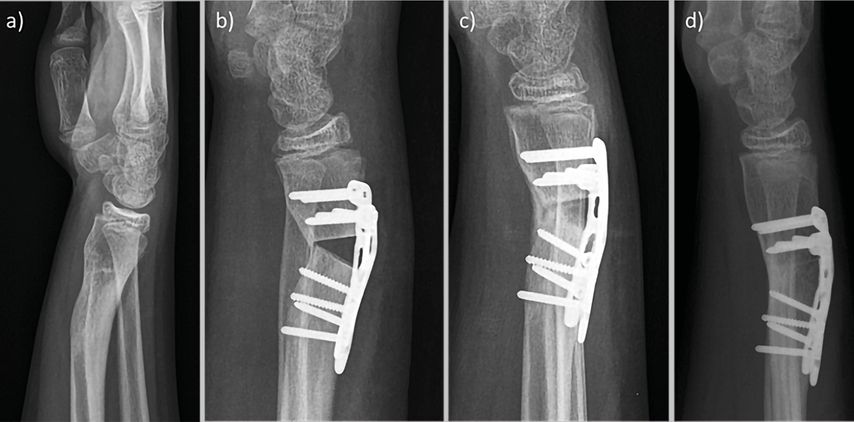
Eine anatomische Rekonstruktion kann nur durch eine Osteotomie des distalen Radius erfolgen. Hinsichtlich des OP-Zeitpunktes gilt: je früher, desto besser. Zeitnahe Umstellungsosteotomien sind technisch einfacher, insbesondere in Hinblick auf potenzielle Weichteilkontrakturen, und verringern die Gesamtdauer der Schmerzen und/oder funktionellen Einschränkungen für die Patient:innen.9,10 Die Verkippung/Verkürzung wird in der Regel über eine Open-Wedge-Osteotomie korrigiert. Je nach Defektgröße können Knochentransplantate interponiert werden, wobei der autologe Beckenspan den Goldstandard darstellt.4 Die „critical defect size“ bezeichnet die knöcherne Defektgröße, ab welcher eine spontane Knochenheilung nicht mehr möglich ist.11 An der Universitätsklinik für Orthopädie und Traumatologie Innsbruck wurden 15mm als „critical defect size“ für den distalen Radius definiert. Bei einer Open-Wedge-Osteotomie mit beuge- oder streckseitigem Kortikaliskontakt wird bei einem Defekt über 15mm ein spongiöses, bei einer zusätzlichen Distraktionsosteotomie ein kortikospongiöses (zur Abstützung) Knochentransplantat aus dem Beckenkamm verwendet. Bei kleineren Defekten unter 15mm kann auf ein Knochentransplantat verzichtet werden. Dabei sind aber winkelstabile Implantatsysteme obligat. Abbildung 3 zeigt den Fall einer kindlichen Malunion am distalen Radius, welche erfolgreich mittels Open-Wedge-Osteotomie und dorsaler Verplattung ohne Knochentransplantat behandelt wurde.
Abb. 3: a) Seitliche Aufnahme einer kindlichen Malunion am distalen Radius mit deutlich vermehrter dorsaler Inklination; b–d) postoperative Röntgenkontrollen nach Open-Wedge-Osteotomie und dorsaler winkelstabiler Verplattung ohne Knochenspan bei einer „defect size“ von 12mm unmittelbar postoperativ, 7 Wochen postoperativ und 2 Jahre postoperativ
Kann bei ausgeprägter Verkürzung die ursprüngliche Radiuslänge nicht hergestellt werden, kann zusätzlich eine Verkürzungsosteotomie der Ulna in Betracht gezogen werden.4 Um den Patient:innen ein Knochentransplantat zu ersparen, kann in Ausnahmefällen auch eine Closing-Wedge-Osteotomie des Radius durchgeführt werden, wobei die Ellen-Plus-Stellung durch eine zusätzliche Verkürzungsosteotomie der Ulna korrigiert werden muss (Abb. 4).4
Abb. 4: Korrektur mittels Closing-Wedge-Osteotomie am Radius und Verkürzungsosteotomie an der Ulna
Bei ulnokarpalem Impaktionssyndrom nach distaler Radiusfraktur (ohne wesentliche palmare oder dorsale Fehlstellung) kann auch lediglich die Elle adressiert werden. Arthroskopisch kann ein Debridement und/oder eine „wafer procedure“ bei geringer Ulna-Plus-Stellung bereits zur Beschwerdefreiheit führen. Bei der arthroskopischen „wafer procedure“ wird durch einen vorbestehenden zentralen Defekt im Discus triangularis der oberflächliche Ellenkopf abgetragen und die Ulna somit verkürzt.6,12,13 Bei einer ulnaren Varianz über 2–3mm sollte eine Ellenverkürzungsosteotomie durchgeführt werden.6 Gerade bei älteren Patient:innen mit einem geringeren Anspruch und isolierten Schmerzen ulnokarpal sind diese Verfahren eine komplikationsarme Alternative.
Bei symptomatischer Arthrose ist häufig nur mehr eine Rettungsoperation indiziert. Dazu zählen radiokarpal die „proximal row carpectomy“ sowie Teilarthrodesen am Handgelenk.4 Zu den Rettungsoperationen am distalen Radioulnargelenk zählen die Ulnakopfresektion sowie die Operation nach Karpandji.4,6 In Einzelfällen kann radiokarpal beziehungsweise distal radioulnar auch ein endoprothetischer Ersatz in Erwägung gezogen werden.14,15 Schmerztherapeutisch kann eine Denervation des Handgelenkes durchgeführt werden.16
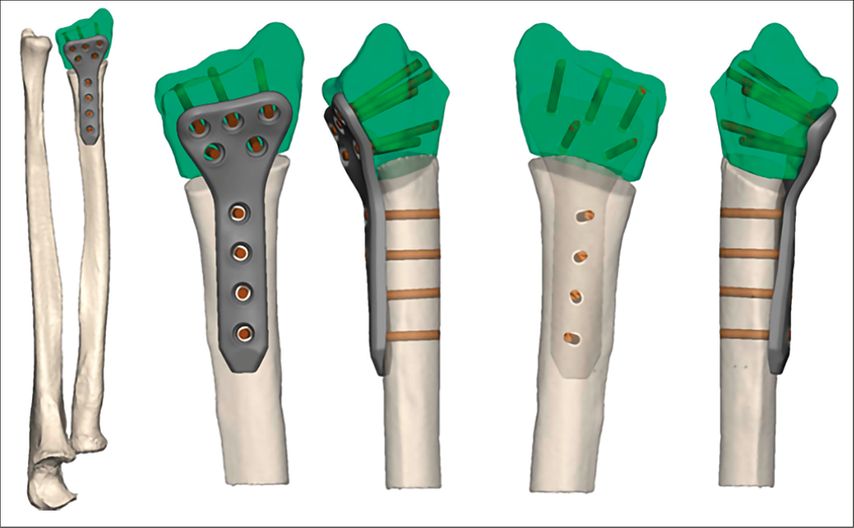
Die computerassistierte virtuelle Planung mit 3D-gedruckten patient:innenspezifischen Instrumenten („patient-specific in-strumentation“; PSI) ist heutzutage gerade bei komplexen multiplanaren Fehlstellungen das Mittel der Wahl. Durch die präzise computerunterstützte präoperative Planung und die Anfertigung von Implantaten und Guides, die exakt auf die individuelle Anatomie der Patient:innen angepasst sind, sind eine präzise Osteotomie und Osteosynthese und somit eine exakte anatomische Rekonstruktion möglich. Als Nachteil sind hohe Kosten und ein eventuell invasiverer Zugang zur Positionierung der Guides zu nennen.5
Patientinnenfall
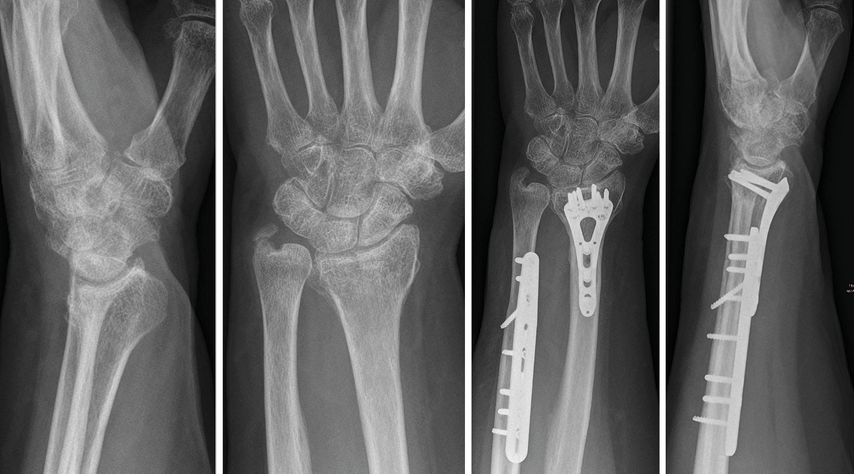
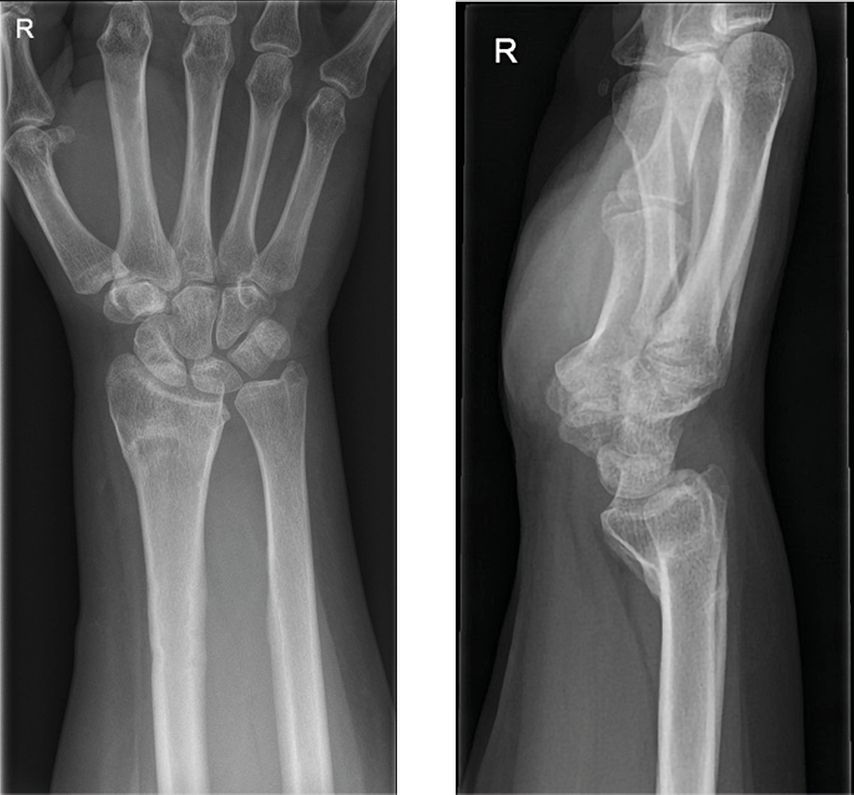
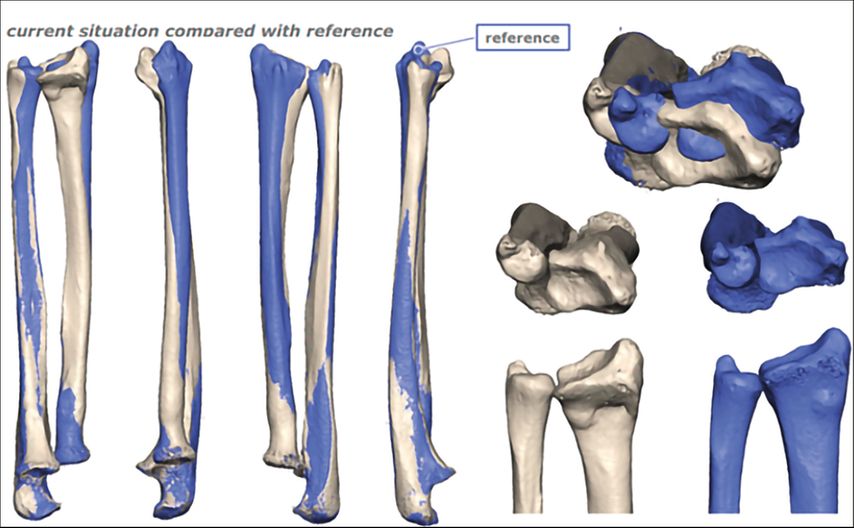
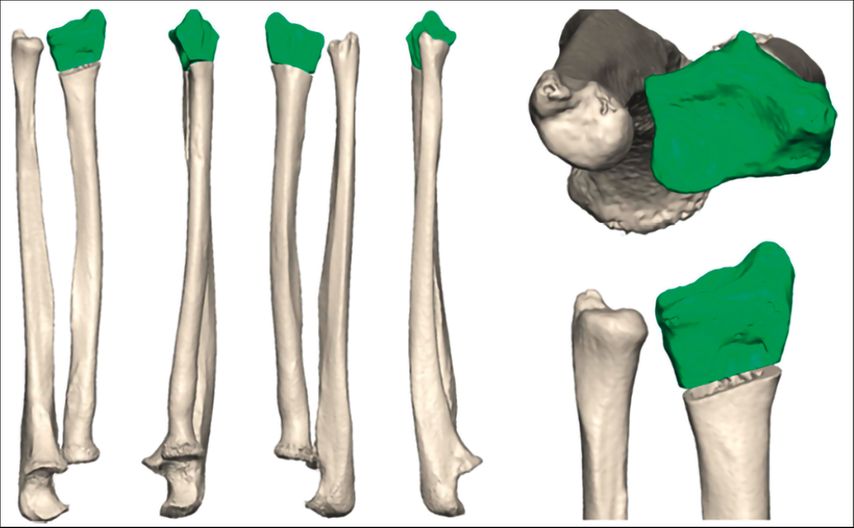
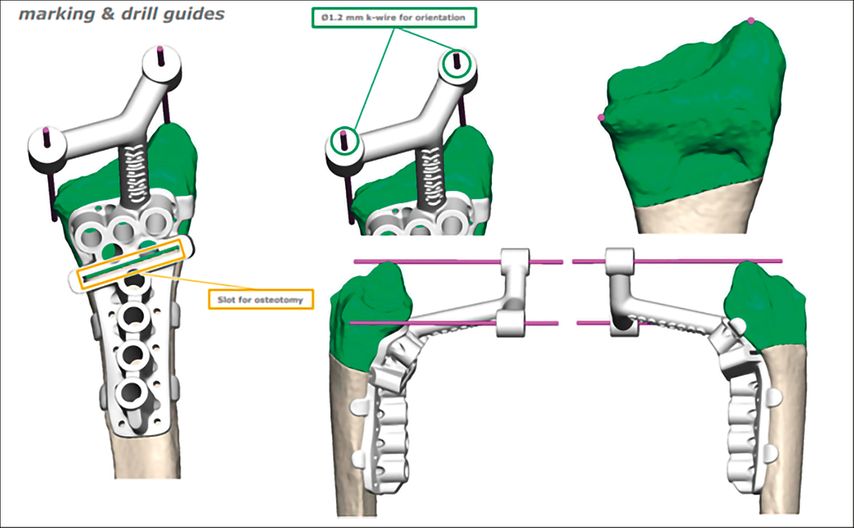
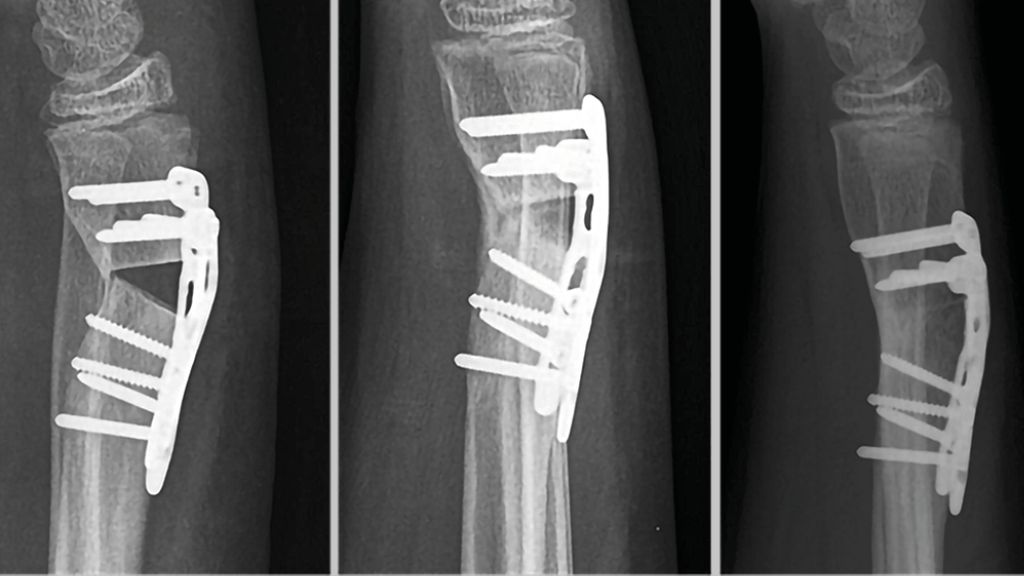
Der folgende Fall einer 49 Jahre alten Patientin mit einer Radius-Malunion soll beispielhaft die Versorgung mittels PSI darstellen. Abbildung 5 zeigt das präoperative Röntgenbild. Klinisch standen ein ulnokarpales Impaktionssyndrom sowie funktionelle Einschränkungen im Vordergrund. Aufgrund des Alters und des sportlichen und beruflichen Anspruches der Patientin wurde die Indikation für eine Umstellungsosteotomie am Radius gestellt. Die Planung und Ausversorgung erfolgten zusammen mit KLS Marin Group (Tuttlingen, Deutschland). Für die virtuelle Planung wurde präoperativ eine CT beider Unterarme mit Hand- und Ellbogengelenken mit einer Schichtdicke von 0,5mm durchgeführt. Die Daten wurden über eine webbasierte Plattform hochgeladen. Die gesunde Seite wurde gespiegelt und mit der betroffenen Seite überlagert, wodurch sich die Fehlstellung visualisieren ließ (Abb.6). Anhand der 3D-Bilder wurden gemeinsam mit dem Operateur und der zuständigen Firma die Osteotomie und der operative Zugang geplant (Abb.7). Für die Osteotomie wurde eine exakt auf die Anatomie der Patientin angepasste Schnittlehre und ein entsprechendes Implantat entworfen (Abb.8,9). Als Zugang wurde ein modifizierter Henry-Zugang gewählt. Zunächst wurde die Schnittlehre an den Knochen angelegt und mit K-Drähten temporär fixiert (Abb.10). Mittels Bildwandler wurde die korrekte Lage der Lehre bestätigt. Im nächsten Schritt wurden über die Bohrführung die Kernlochbohrungen für die späteren Schrauben vorgebohrt. Danach erfolgte die Osteotomie über den vorgegebenen Osteotomieschlitz. Die Lehre wurde abgenommen und die Osteotomie vervollständigt (Abb.11). Über die vorgebohrten Löcher wurde anschließend die Platte zunächst distal und dann proximal fixiert. Abbildung 12 zeigt die postoperative Röntgenkontrolle. Die postoperative Gipsruhigstellung betrug im aktuellen Fall vier Wochen, wobei am 2. postoperativen Tag bereits mit Ergotherapie aus dem Gips heraus begonnen wurde.
Abb. 5: Präoperatives Röntgen bei Radius-Malunion mit einer vermehrten palmaren Inklination von 35° und einer vermehrten ulnaren Varianz von +3,5mm
Abb. 6: Präoperative Spiegelung der gesunden Seite und Überlagerung mit der betroffenen Seite zur Visualisierung der Fehlstellung; grau = gesunde Seite, blau = betroffene Seite
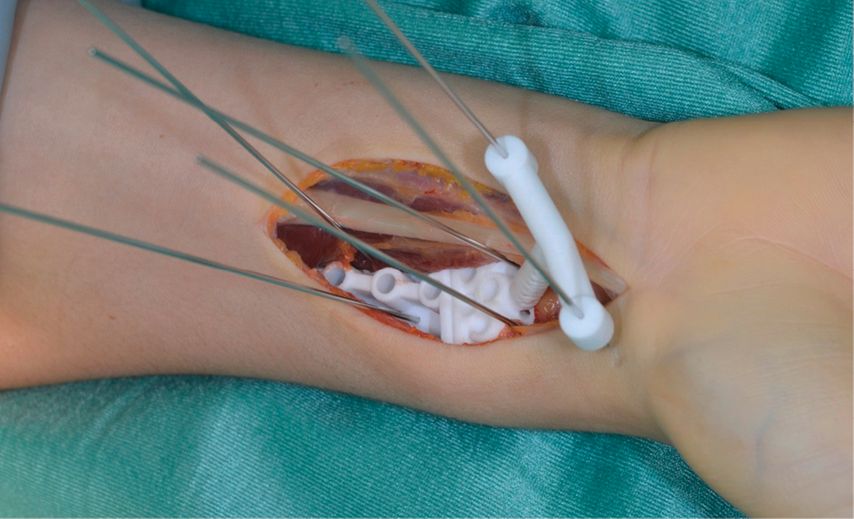
Abb. 10: Temporäre Fixation der Schnittlehre am distalen Radius (repräsentatives Foto aus einem anderen Fall)
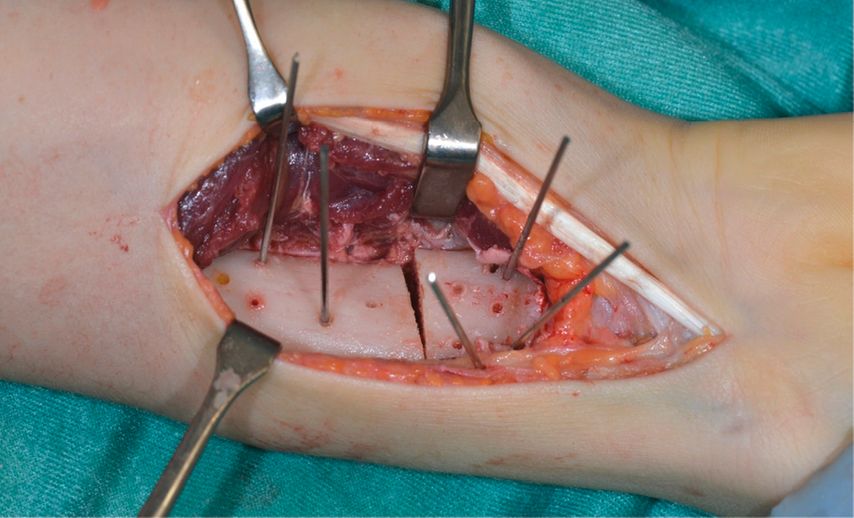
Abb. 11: Distaler Radius nach Vorbohren der Kernlöcher für die Schrauben und nach vervollständigter Osteotomie (repräsentatives Foto aus einem anderen Fall)
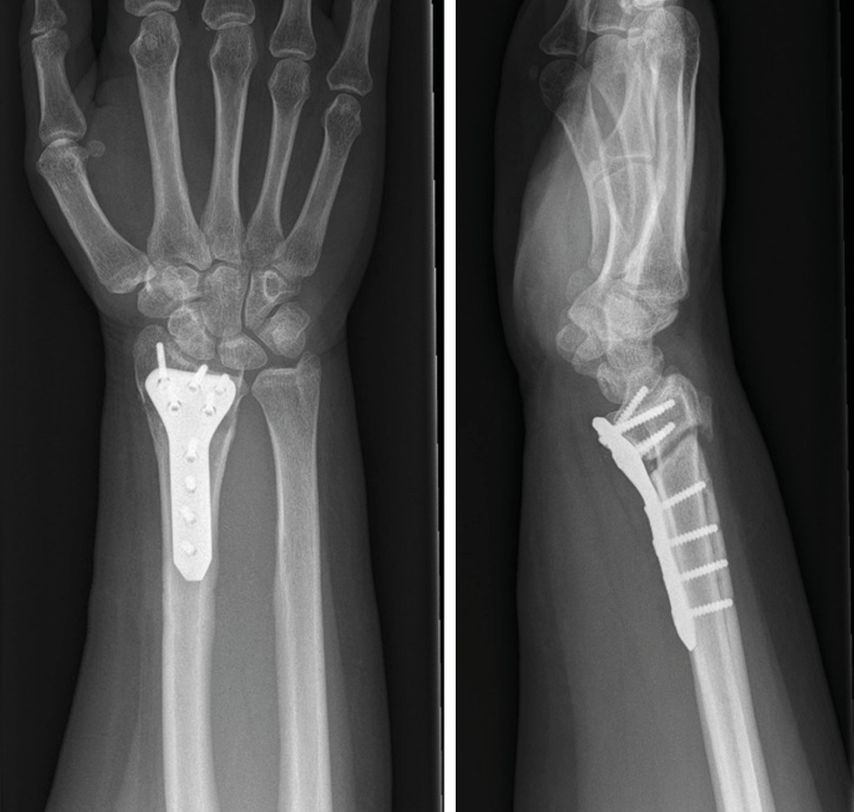
Abb. 12:Röntgenkontrolle 2 Wochen postoperativ nach Osteotomie und Verplattung mittels „patient-specific instrumentation“ (PSI)
Die radiologischen Bilder werden von der Universitätsklinik für Radiologie der Medizinischen Universität Innsbruck zur Verfügung gestellt.
Literatur:
1 MacIntyre NJ, Dewan N: Epidemiology of distal radius fractures and factors predicting risk and prognosis. J Hand Ther 2016; 29(2): 136-45 2 Dresing K: DGOU Guidlines 2021; p. 1-63 3 Katt B et al.: Distal radius malunion. J Hand Surg Am 2020; 45(5): 433-42 4 Cognet JM, Mares O: Distal radius malunion in adults. Orthop Traumatol Surg Res 2021; 107(1) 5 Liu TY, Yang CY: Management of extra-articular and intra-articular distal radius malunion. Life 2024; 14(9) 6 Xu W et al.: Guidelines for the diagnosis and treatment of ulnar impaction syndrome (2024). J Wrist Surg 2025; 14(01): 2-13 7 Kreder HJ et al.: Indirect reduction and percutaneous fixation versus open reduction and internal fixation for displaced intra-articular fractures of the distal radius. J Bone Joint Surg Br 2005; 87-B(6): 829-36 8 Arora R et al.: A Prospective randomized trial comparing nonoperative treatment with volar locking plate fixation for displaced and unstable distal radial fractures in patients sixty-five years of age and older. J Bone Jt Surg 2011; 93(23): 2146-53 9 Jupiter JB, RING D: A comparison of early and late reconstruction of malunited fractures of the distal end of the radius. J Bone Jt Surg 1996; 78(5): 739-48 10 Haase SC, Chung KC: Management of malunions of the distal radius. Hand Clin 2012; 28(2): 207-16 11 Lutz M et al.: The metaphyseal bone defect in distal radius fractures and its implication on trabecular remodeling—a histomorphometric study (case series). J Orthop Surg Res 2015; 10(1): 61 12 Stockton DJ et al.: Operative treatment of ulnar impaction syndrome: A systematic review. J Hand Surg Eur Vol 2015; 40(5): 470-6 13 Möldner M et al.: Functionality after arthroscopic debridement of central triangular fibrocartilage tears with central perforations. J Hand Surg Am 2015; 40(2): 252-58.e2 14 Mehling IM et al.: Clinical outcome and survival rate of the Herbert ulnar head prosthesis for reconstruction of the distal radioulnar joint depending on co-morbidity and different indications. Arch Orthop Trauma Surg 2022; 143(5): 2789-95 15 Holzbauer M et al.: Total wrist arthroplasty for posttraumatic wrist osteoarthritis: a cohort study comparing three indications. Life 2022; 12(5): 617 16 Wilhelm A: Denervation of the wrist. Tech Hand Up Extrem Surg 2001; 5(1): 14-30
Das könnte Sie auch interessieren:
Oberarmverlängerung bei kongenitalen und posttraumatischen Verkürzungen
Intramedulläre motorisierte Teleskopnägel haben die Verlängerung des Oberarms revolutioniert. Sie ermöglichen eine kontrollierte Elongation mit weniger Komplikationen und höherem ...
Bildgebende Diagnostik des peripheren Nervensystems
Die komplexen Nerventopografien machen die Nervenbildgebung zu einer fordernden Aufgabe, die allerdings eine wichtige Rolle dabei spielt, eine funktionelle Wiederherstellung der ...
3D-Korrekturen an der oberen Extremität
Die technische Entwicklung der letzten Jahre ermöglicht es mittlerweile, komplexe knöcherne Deformitäten realitätsgetreu mit dreidimensionaler Planung darzustellen. So können nicht nur ...